Keď žena má vírus s vysokou onkogénnosťou a zároveň má nejaké cervikálne ochorenie, dokonca aj benígne, potom kombinácia vírusu papilómu a benígneho ochorenia rovnako potrebuje dôkladné pozorovanie alebo rozsiahlejšiu liečbu.
Je to ďalší nebezpečný faktor, čo je dôvod, prečo sa v podmienkach niektorých benígnych zmien môže vytvoriť onkológia.
Mnoho ľudí sa zaujíma o otázku: čo je ľudský papilomavírus a ako to je nebezpečné?
Ľudský papilomavírus sa vzťahuje na celú skupinu vírusov, ktoré obsahujú rodinu papilomavírusu, pozostávajúcu z 5 rodov, viac ako štyroch desiatok druhov a asi 200 kmeňov.
16 genotyp papilomavírusu: existuje riziko vzniku rakoviny
Infekcia sa prenáša z človeka na človeka sexuálnym a kontaktným spôsobom, rovnako ako z matky na dieťa počas pôrodu.
- Hlavnou podmienkou prenosu vírusu je prítomnosť mikrotraumov na koži a slizniciach.
- Pri holení alebo epilácii existuje riziko takzvanej samoinfekcie.
V infikovanej bunke môže patogén existovať v dvoch formách:
- epizomálny - vírus neindukuje chromozómy bunky, táto forma je považovaná za benígnu,
- introsomálny - vírus integruje do bunkového genómu, táto forma je definovaná ako malígna.
Zjavenie HPV u žien
U žien sa HPV často prejavuje nasledovne.
Nasledujúce metódy sa používajú na diagnostiku tejto infekcie u žien.
V súčasnosti sa liečba HPV vykonáva rôznymi spôsobmi, ale je úplne nemožné ho zbaviť. Všetko liečenie tohto vírusu je obmedzené na elimináciu jeho klinických a subklinických prejavov. V každej konkrétnej situácii sa liečba vyberá individuálne.
Liečba papilomavírusu u žien sa má uskutočňovať súčasne v niekoľkých smeroch.
- Lokálna liečba. Poskytuje odstránenie zmenených oblastí epitelu rôznymi spôsobmi: tradičná chirurgia, kryodestrukcia, metóda rádiových vĺn, diatermokoagulácia, laserové žiarenie, chemické odstránenie.
- Chirurgia sa týka odstránenia postihnutých oblastí skalpelom. Používa sa predovšetkým v prítomnosti rozsiahlych tkanivových lézií s podozrením na malígne nádory.
- Kryodestrukcia zahŕňa zmrazenie nádorov kvapalným dusíkom.
- Pomocou rádio-vlnovej koagulácie sa genitálne bradavice eliminujú. Ak to chcete urobiť, naneste nôž rádiového vlnenia.
- Diatermokoagulácia je postup na excíziu bradavíc s vysokofrekvenčným žiarením alebo elektrokauteriou.
- Laserové žiarenie - eliminácia nádorov laserom. Je to jediný postup vhodný pre tehotné ženy na odstránenie kondylómov. Liečba týmto postupom však nevylučuje tvorbu jaziev.
- Odstránenie chemikálií sa vzťahuje na elimináciu formácií vystavením ich prípravkom obsahujúcim kyselinu aplikáciou.
- Vymenovanie antivírusových liekov. Vykonávaný na účely terapie proti relapsu, ako aj počas akútnej fázy ochorenia. Takáto liečba je nevyhnutná z dôvodu prevencie vzniku malígneho nádoru.
- Vymenovanie imunomodulátorov, vitamínov a minerálov. Liečba ľudského papilomavíru teda prispieva k obnove a posilneniu imunitného systému, čo je dôležité v boji proti HPV.
Existuje niekoľko spôsobov, ako zabrániť HPV u žien.
- Použitie špeciálnej profylaktickej vakcíny.V súčasnosti existujú dva typy vakcín v distribučnej sieti, ktoré sa používajú na prevenciu rakoviny krčka maternice a iných pohlavných orgánov, to sú Cervarix a Gardasil. Stojí za zmienku, že tieto očkovacie látky sa vzťahujú iba na zdravé ženy, teda na tých, ktorí nezískali ľudský papilomavírus.
- Používajte kondómy počas sexuálneho styku.
- Ukončenie fajčenia a nadmerné pitie.
- Zvýšte imunitu.
- Pravidelné návštevy gynekológa. Periodické návštevy lekára pomôžu zistiť ľudský papilomavírus u žien v počiatočných fázach svojho prejavu a to je kľúčom k úspešnejšej liečbe.
Infekcia ľudského papilomavírusu, tj infekcia ľudským papilomavírusom, predstavuje určité riziko pre ženy v reprodukčnom veku. Je vedecky dokázané, že niektoré kmene vírusu vedú k vzniku rakoviny krčka maternice.
Včasná detekcia samotného vírusu a zmeny, ktoré spôsobuje mikroorganizmus v počiatočnom štádiu jeho vývoja, umožňujú lekárovi predpísať priebeh liečby, ktorým je prevencia malígneho procesu.
Ľudský papilomavírus u žien je veľmi častou infekciou. Podľa štatistík je dnes infikovaných viac ako 50% sexuálne aktívnych žien.
HPV u žien spôsobuje rakovinu, aj keď môže byť asymptomatický a môže sa náhodne zistiť počas rutinného vyšetrenia.
Príčiny papilomavírusu môžu byť rôzne, ale najčastejšie sú prípady sexuálneho prenosu infekcie. Papilomavírus môže byť kontaminovaný kontaktom pre domácnosť. Možná infekcia počas pôrodu, prenos chorého z matky na dieťa. Rizikom vzniku papilomavíru sú:
- skorými sexuálne aktívnymi ženami
- dámy, ktoré často nahrádzajú sexuálnych partnerov,
- ľudia s hormonálnymi poruchami
- pacienti so zníženou imunitou.
Klasifikácia a symptómy choroby
Moderná medicína rozlišuje viac ako 150 druhov papilómu u žien. Medzi týmito druhmi existujú aj bezpečné druhy a malígne kmene. Vírus typu 68 u žien a tiež HPV 58 sú typy HPV, ktoré predstavujú vysoké riziko karcinogénnosti.
Celkovo existuje 14 typov papilomavírusu, ktoré ohrozujú ľudí, ale to je papilomavírus typu 68 u žien a HPV 58 v 70%, čo spôsobuje rakovinu krčka maternice.
Ako sa HPV prejavuje, málo ľudí vie, navyše obrovský počet ľudí si ani neuvedomuje, že sú nositeľmi papilomavírusu. V závislosti od typu vírusu sa príznaky HPV budú líšiť, ale existuje celá rada príznakov, ktoré sú spoločné pre všetky typy.
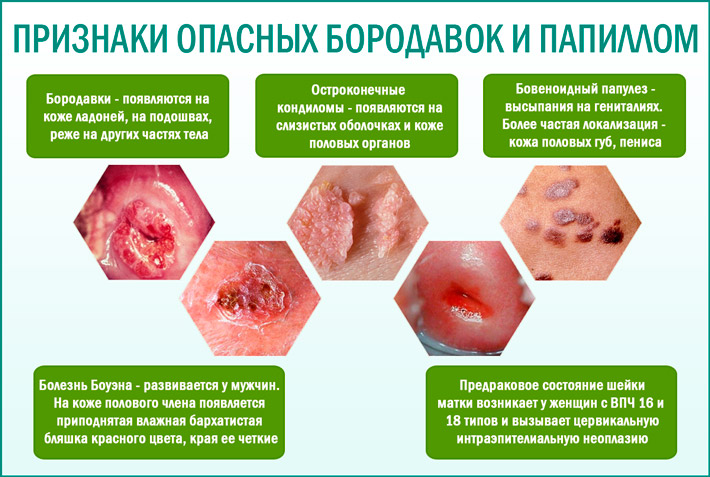
Medzi takéto príznaky môžu byť zaznamenané genitálne bradavice, zvonka podobné bradaviciam. Vo väčšine prípadov sa tieto príznaky HPV objavujú na krčku maternice, menej často na labkách a análnej pasáži.
Takto sa vírus objaví 3 mesiace po počiatočnej infekcii.

Typ HPV 68 a HPV 58 vyžadujú povinnú liečbu. Dokonca aj po ukončení liečby a normalizácii stavu by mal byť pacient pod dohľadom lekára.
Diagnostika vírusu
Pred začatím liečby musí lekár vykonať sériu testov na potvrdenie diagnózy. Medzi nevyhnutnými skúškami je možné poznamenať:
- vizuálne vyšetrenie pacienta,
- kolposkopia,
- PCR analýza,
- cervikálna biopsia,
- cytologický náter,
- molekulárny biologický test
- histologická analýza.
Iba na základe výsledkov testov pacienta je výber liekov. V žiadnom prípade sa nesnažte predpísať lieky pre seba alebo nepoužívajte lieky, ktoré boli predpísané vašim priateľom s podobnou diagnózou.
Veľmi dôležitým krokom v diagnostike choroby, ako je papilomavírus, je výskum prítomnosti iných pohlavne prenosných infekcií.Podľa štatistík v 90% prípadov má žena papilomavírus v kombinácii s chlamýdiou, kvapavkou, mykoplazmózou a herpesom. Ak dôjde ku koinfekcii, najskôr ju liečte a potom začnite liečbu papilomavírusom.
V prítomnosti papilomavírusu u jedného zo sexuálnych partnerov by sa liečba mala vykonávať v obidvoch prípadoch, pretože existuje riziko opakovanej infekcie. Počas liečby oboch partnerov je potrebné používať antikoncepčné prostriedky.
Infekcia ľudského papilomavírusu je jednou z najčastejších ochorení, približne 90% všetkých ľudí je infikovaných ľudským papilomavírusom (HPV). Táto infekcia je spôsobená zvláštnym vírusom, ktorý vyvoláva rast alebo zmenu horných vrstiev kože.
Ľudský papilomavírus počas tehotenstva

Táto infekcia je počas tehotenstva veľmi nebezpečná, a to pre očakávanú matku aj pre dieťa, dôvody jej nebezpečenstva - vysoká pravdepodobnosť prenosu vírusu na dieťa počas pôrodu alebo počas vývoja plodu.
Pred plánovaním tehotenstva by mali byť všetky ženy vyšetrené na HPV.
Ak je počas vyšetrenia zistený vírus, lekári vám zvyčajne odporúčajú, aby ste odložili narodenie dieťaťa a najprv liečili infekciu.
V prípadoch, keď bol ľudský papilomavírus zistený už počas tehotenstva, lekári odporúčajú odloženie liečby až na 28 týždňov - všetky orgány budúceho dieťaťa už boli vytvorené k tomuto dátumu a nebudú trpieť negatívnymi účinkami liekov. Ženám sa neodporúča pôrodiť samostatne, ak sú bradavice vo vagíne, pretože v tomto prípade narastá riziko infekcie dieťaťa.
Najväčšie nebezpečenstvo infekcie ľudskými papilomavírusmi je u žien, ktoré nesú dieťa. Jej dieťa môže byť chorobou poškodené, ak sa neprijmú naliehavé opatrenia na ochranu plodu.
Hlavným dôvodom nebezpečenstva je, že dieťa je počas pôrodu ľahko infikované vírusom. Preto sa bezprostredne pred počatím odporúčajú ženám skontrolovať prítomnosť patogénu v tele.
Ak sa nájde, potom sa na začiatku musí podrobiť úplnej liečbe a potom bude musieť premýšľať o tehotenstve.
Liečba papilomavírusu u tehotnej ženy môže začať po 28 týždňoch. V tejto dobe bude dieťa tvoriť dôležité orgány, takže jeho telo nebude trpieť kvôli vplyvu choroby.
Ak sa kondylómy nachádzajú v genitáliách, potom by žena mala súhlasiť s cisárskym rezom, aby sa zabránilo infekcii dieťaťa počas pôrodu.

Papilómy počas tehotenstva - častý jav. Na rozdiel od mnohých infekcií sa HPV počas tehotenstva nepovažuje za významnú hrozbu pre zdravie dieťaťa alebo samotnej matky.
Táto choroba nemá ničivý účinok na tvorbu plodu. Genitálna papilomatóza matky môže byť pre dieťa jedinou hrozbou, pretože je to vážne riziko prenosu patogénu počas pôrodu prirodzeným spôsobom.
Vzdelávanie (vzhľad) papilómov 16, 18 typov počas tehotenstva: foto
HPV 16, 18 a tehotenstvo sú stavy, ktoré vyžadujú okamžité pozorovanie zo strany špecialistu, pretože tieto kmene patogénu môžu viesť k vzniku rakovinového nádoru.
Papilomavírus (HPV) typu 16, 18 počas tehotenstva sa prejavuje vo forme špicatých procesov, najčastejšie sa sústreďuje v intímnych oblastiach ženy. Takéto rastu majú potenciál na rozvoj rakoviny. Keď je HPV zistená u tehotných žien, žena automaticky spadá do rizikovej skupiny a je pod prísnym dohľadom špecialistu.
Aký je účinok HPV na plod? Existuje vysoká pravdepodobnosť infekcie novorodenca počas narodenia. Potom môže dieťa vyvinúť papilomatózu dýchacích ciest alebo úst a hrdla. Prítomnosť HPV týchto typov u očakávanej matky je indikáciou cisárskeho rezu.

Ak počas tehotenstva papilomavírus aktívne progreduje a ohrozuje život plodu, zváži sa otázka odstránenia nádorov. Spôsob odstránenia je zvolený ošetrujúcim lekárom v závislosti od stavu ženského tela a stupňa vývoja ochorenia.
Papilómy počas tehotenstva - indikácia dôkladného a kompletného vyšetrenia. Dôkladné sledovanie lekára je stanovené, aby sa zabránilo negatívnemu vplyvu choroby na dieťa.
Tehotenstvo a HPV 31
V poslednej dobe dostal papilómový genotyp 31 menej pozornosti než 16 a 18. Teraz sa mierne zmenil názor lekárov.
HPV 31 má na druhom mieste riziko vzniku rakoviny. Externé príznaky výskytu ľudského papilomavírusu (HPV) u tehotných žien je vývoj procesov spinocelulárnych buniek.
Hlavnými léziami papilomatózy sú genitálna oblasť a krčka maternice. Tento typ je charakterizovaný absenciou genitálnych bradavíc.
Hlavné nebezpečenstvo vírusu pre ženu je možnosť bovenoidnej papulózy a neoplázie. Pre dieťa to predstavuje veľké riziko vírusovej infekcie dýchacieho traktu počas prirodzeného pôrodného procesu.
HPV 33 a tehotenstvo. Existuje nebezpečenstvo?
Aký nebezpečný je HPV počas tehotenstva? Plodové ložisko je silné namáhanie ženské telo. Procesom hormonálneho nastavenia, zníženou imunitou a rýchlym prírastkom hmotnosti sú hlavnými dôvodmi aktívneho rastu nádorov. Obzvlášť často sú na miestach so zvýšeným trením papilómy.
Klinický obraz papilómov závisí od umiestnenia rastu a od typu epiteliálnej lézie.
- Neoplazmy, ktoré sa objavujú na koži tváre alebo krku, spravidla poškodzujú estetický vzhľad a nemajú žiadne vážne dôsledky.
- Iné typy papilómov, napríklad tie, ktoré sa nachádzajú na sliznici hrtanu, môžu spôsobiť opuchy, respiračné poruchy, obštrukciu atď.
Papilómy sú často zranené, napríklad pri trení proti odevam, potom sa novotvar zapálil a zčernil.
diagnostika
Liečba papilomavírusu u mladých dievčat a starších žien sa predpisuje až po predbežnej diagnostike. Pozostáva z týchto činností:
- Diagnóza papilomavírusu začína klinickým vyšetrením na identifikáciu typu papilómov.
- Ďalšie laboratórne testy sú určené a laboratórna diagnostika HPV u mužov a žien je trochu iná.
Obidve pohlavia sú pridelené:
- Diagnostiku PCR na stanovenie množstva vírusu v škrabaní získanom z oblastí postihnutých HPV a na identifikáciu iných pohlavne prenosných chorôb,
- enzýmová imunotest, ktorý určuje protilátky proti vírusu,
- cytologické alebo histologické vyšetrenie,
- anoskopia, umožňujúca preskúmať perianálnu oblasť pri zväčšení,
- Test digestu odhalujúci typ HPV.
Ženy podstupujú kolposkopiu a biopsiu krčka maternice, prejdú testom PAP.
Ako sa liečiť
Všetky otázky týkajúce sa liečby ľudského papilomavírusu u dievčat a žien sa s lekárom jednoznačne prerokúvajú.
Moderná medicína ponúka niekoľko overených metód, ktoré pomohli potlačiť aktívne šírenie papilomavírusu u väčšiny žien. Úspešnosť tejto liečby je 90%. Výsledky testov pacientom pomáhajú určiť liečebný režim. Pri výbere liekov a postupov sa pozornosť venuje genotypu papilomavírusu.
drog
Najlepšie je liečiť papilomaris lieky. Zabraňujú šíreniu ochorenia v ženskom tele a vzniku nových lézií na tele. Účinok liekov, ktoré sú predpísané pre túto diagnózu, je zvyčajne zameraný na posilnenie imunitného systému a zničenie vírusových buniek. Najlepšie boli vykonané nasledujúce farmaceutické prípravky:
- "Allokin-alpha".Tento nástroj patrí do skupiny antivírusových imunomodulátorov. Je vhodná pre ženy, ktoré sú infikované vírusom s vysokým rizikom onkogénneho rizika. Keď aktívne zložky lieku vstupujú do krvi, začnú bojovať proti patogénu,
- "Groprinozin". Ďalším účinným imunostimulátorom s výrazným protivírusovým účinkom. Tieto tablety sú určené na zničenie vírusového patogénu, ktorý je vnútri tela. Okrem toho liek pomáha eliminovať vonkajšie prejavy ochorenia,
- "Viferon". Liečivo je prezentované v rôznych farmakologických formách. HPV môžete liečiť u žien s sprejom, masťou a čípkami. Imunomodulačné činidlo má lokálny účinok. Pomáha zastaviť šírenie vírusu a odstraňuje jeho vzhľad na koži,
- "Genferon". Silné antivírusové liečivo, ktorým je interferón. Dobre zvyšuje ochranné vlastnosti tela a odstraňuje hlavné príznaky papilomavírusu,
- "Methisoprinolu". Nemenej účinný imunomodulátor, ktorý sa vyznačuje rýchlym a trvalým účinkom. Je určený ako na liečbu papilomavírusu, tak na jeho prevenciu. Pilulky majú pozitívny vplyv na imunitný systém žien.
Niekedy liečba HPV vyžaduje injekciu. Ak analýza ukázala, že ľudský papilomavírus je prítomný v ženskom tele, môže mu byť predpísaný priebeh Allokin-alfa zásahov. Tento liek zvyšuje účinok tabliet, ktoré sú potrebné na potlačenie aktivity ochorenia.
Chirurgické metódy
Chirurgická liečba HPV pomáha rýchlo zbaviť vírusové lézie na pokožke tela a tváre. Predpísané sú v kombinácii s liekmi, pretože sami nemôžu ovplyvniť aktivitu papilomavírusu. Hardvérové postupy sú potrebné iba na odstránenie existujúcich rastov.
Chirurgická excízia papilómov sa sotva dá nazvať efektívnou metódou liečby, pretože v 55% po odstránení v mieste lézie sa znovu objaví vyrážka. Aby sa tomu zabránilo, pomáhajú používať lieky predpísané lekárom.
Odstránenie vírusových výrastkov na koži a slizniciach pomáha:
- elektrokoagulácia,
- Operácia rádiových vĺn,
- kryoterapia
- Laserová terapia,
- Chirurgické odstránenie skalpelom.
Pacient spolu s lekárom by si mal zvoliť najvhodnejší variant hardvérovej liečby papilómov.
Čo je typ HPV 58? Skratka HPV znamená ľudský papilomavírus. Patrí do skupiny epiteliotropných vírusov, pretože ovplyvňuje bunky epitelu v ektoderme. Jeho aktivita sa rozširuje na kožu, sliznice pohlavných orgánov, ústnu sliznicu. Existuje niekoľko typov vírusov, medzi ktoré patrí typ HPV 58.
HPV a jeho typy
Priemer častíc dosahuje 55 nanometrov, sú zbavené vonkajšieho plášťa. Zvláštnosť vírusu spočíva v tom, že môže vyvolať proliferáciu epitelu kože a slizníc.
Patogénne médium, ktoré bolo pôvodne zadané, napadne bazálne bunky kože, kde prechádza mikrotrhlinami. Najčastejšie sa papilómy nachádzajú na koži krku, v podpazuší, v inguinálnej oblasti a kde je oblečenie tesne pripevnené k telu.
Bežné miesto pre papilómy je sliznica úst a pohlavných orgánov, nazofarynx.
Vírus sa nemusí prejaviť okamžite, sedí na primárnu reprodukciu a dlho je v chronickej forme. Jeho umiestnenie v horných vrstvách kože je charakteristické a infikované HPV integrály začínajú postupne rásť. Tento jav sa nazýva hyperplázia. Keď sa papilomatóza hrtana začne HPV aktivovať v sliznici krku.
HPV je rozdelený na typy, nie všetky sú rovnako dobre študované a možno ich rýchlo liečiť. Typy vírusu sú klasifikované ako veľmi onkogénne a málo onkogénne. Vzťah HPV k rakovinovým bunkám spočíva v účinku vírusu na genóm ľudskej DNA.
prevencia
Dnes existuje niekoľko typov diagnostikovania infekcie ľudského papilomavírusu. Táto kolposkopia, cytológia, histológia, ako aj molekulárna biologická metóda výskumu.
Ženy sa musia podrobiť testu na papilomavírus každých 3-5 rokov. Tento test deteguje samotný papilomavírus.
Včasná diagnostika znižuje percento rakoviny tisíckrát.
V súčasnosti neexistujú lieky na liečbu vírusu. Neexistuje žiadna taká tabletka, ktorá by sa mohla opiť a vyliečiť z papilomavírusu. Existujú však lieky, ktoré pôsobia na imunitnú obranu a sú schopné vytvoriť prirodzené imunitné reakcie zamerané na zničenie papilomavírusu.
Ženy môžu pomôcť zabrániť infekcii ľudským papilomavírusom jednoduché preventívne opatrenia:
- Buďte očkovaní. Táto metóda prevencie je vhodná pre tých, ktorí nie sú chorí. Ak sa u žien objaví vírus, vakcína mu neposkytne primeranú ochranu.
- Používajte antikoncepciu, v tomto prípade kondómy, počas intímnej intimity s mužom,
- Opustiť nadmerné pitie a fajčenie,
- Zaoberáme sa posilnením imunitného systému. To môže pomôcť komplexom vitamínov, správnej výžive a prevencii prechladnutia,
- Pravidelne si dohodnite stretnutie s gynekológom na plánované vyšetrenia.
Každá žena sa môže nakaziť ľudským papilomavírusom. Preventívne opatrenia iba znižujú riziko infekcie, ktoré sú zvyčajne kriticky vysoké.
Ak je žena už chorá, mala by začať starostlivejšie sledovať svoje vlastné zdravie. Takáto pozornosť pomôže obmedziť papilomavírus dlhú dobu v režime spánku.
Mali by ste sa tiež dohodnúť stretnutie s odborníkom a požiadať ho o predpísanie preventívnych liekov, ktoré neumožňujú prebudiť vírusový patogén.
Je možné vyhnúť sa vniknutiu HPV do ľudského tela, ak sú dodržané nasledujúce preventívne opatrenia:
- používať sexuálne kondómy počas sexuálneho styku
- prestať piť alkoholické nápoje a fajčiť,
- zlepšiť imunitu
- pravidelne navštevovať gynekológa,
- očkované včas.
HPV sa považuje za zákernú infekciu, z ktorej žiadna žena nie je imunná. Je možné zabrániť jej požitiu prostredníctvom rôznych preventívnych opatrení a udržiavania zdravého životného štýlu. Môžete zistiť, aký nebezpečný je papilomavírus pre ženu od gynekológa.
Aby sa zabránilo infekcii alebo aktivácii vírusu, mali by sa riadiť niekoľkými jednoduchými pravidlami:
- zabráňte kontaktu s infikovaným HPV
- dodržiavať pravidlá osobnej hygieny na verejných miestach,
- použite omietku na traumu pokožky.
Ženy by sa mali podrobiť bežnej prehliadke s gynekológom.
Faktory ohrozenia žien
Pre ženy sú najnebezpečnejšie typy vírusu 52, 51, 45, 39, 35, 33, 31, 18 a 16, ktoré najčastejšie vedú k onkologickým ochoreniam vonkajších pohlavných orgánov, análnej oblasti, maternicového krčka maternice. Navyše tieto kmene môžu spôsobiť akútnu dyspláziu maternicového krčka maternice, ktorá sa môže vyvinúť v akomkoľvek veku.
Vírus môže spúšťať nástup ochorenia, akým je erózia na krku maternice, ktorá sa najčastejšie zistí počas gynekologického vyšetrenia pacienta. Spustená erózia často spôsobuje zhubný nádor. Okrem toho sú tiež nebezpečné genitálne bradavice, ktoré vyžadujú povinnú liečbu.
Riziko komplikácií sa dramaticky zvyšuje pri chronických ochoreniach pohlavných orgánov vrátane HPV. Po mnoho rokov môže vírus existovať v ženskom tele bez toho, aby sa ukázal, ale je to aktívny nosič a je schopný prenášať ho sexuálnymi a domácimi prostriedkami.Proces transformácie benígneho novotvaru na malígny trvá dlho.
Ak sa dievča dopustí vírusu pred dosiahnutím veku 30 rokov, onkológia sa môže odhaliť po 40 rokoch. Preto je dôležité pravidelne navštevovať gynekológa, aby diagnostikoval ochorenie v počiatočnom štádiu vývoja.
Vírus počas tehotenstva
Osobitná pozornosť by sa mala venovať vírusu papilomu u tehotných žien, pretože táto infekcia je nebezpečná pre matku i pre plod. Žena môže prenášať vírus do dieťaťa in utero (čo je pomerne zriedkavé) alebo v procese prirodzeného pôrodu, keď dieťa prechádza cez maternicový kanál matky, čo je najbežnejšie.
Preto by sa prieskum mal vykonať pred plánovaným tehotenstvom. Ak je vírusový test pozitívny, lekár odporúča, aby sa zdržalo tehotenstva až do ukončenia liečby.
V prípade, že sa HPV zistila už počas tehotenstva, liečba sa môže uskutočniť až po 28 týždňoch, kedy sa vytvoria všetky dôležité orgány dieťaťa.
Ak terapeutické opatrenia nie sú možné a neúčinné, existujú indikácie na vykonanie cisárskeho rezu, aby sa zabránilo kontaktu dieťaťa s materským pôrodným kanálikom.
Rizikové skupiny
Rizikom infekcie s papilomavírusom sú:
- ľudia so slabým imunitným systémom
- nedávne infekčné a vírusové ochorenia,
- pacientov, ktorí zneužívajú nekontrolované užívanie drog,
- ženy, ktoré nemajú trvalého sexuálneho partnera
- mužov a žien vykonávajúcich nechránený sex,
- prívrženci alkoholu, nikotínu, liekov.
Podľa údajov lekárskeho výskumu sú ženy oveľa častejšie infikované vírusom papilómu ako muži. To je čiastočne spôsobené slabším imunitným systémom. Inkubačná doba závisí od typu vírusu a súvisiacich faktorov. Zvyčajne je choroba asymptomatická.

Tacka liečby
Aby sa zabránilo výskytu malígnych nádorov, je potrebné včasné liečenie HPV, ktoré sa môže vykonať rôznymi spôsobmi. V každom prípade sa vyberie individuálna schéma v závislosti od príznakov.
Odstránenie nádorov v papilomavíruse sa môže uskutočniť jednou z nasledujúcich metód:
- miestne prípravky (masti, ľudové prostriedky, krémy na odstraňovanie papilómov),
- chirurgické odstránenie postihnutého tkaniva, ktoré sa najčastejšie používa pri rozsiahlych léziách papilómov,
- kryojestrukciou zmrazením kožných novotvarov kvapalným dusíkom,
- koagulácia rádiových vĺn pomocou nôžky rádiového vlnenia. Táto technika sa najčastejšie používa na odstránenie genitálnych bradavíc,
- excizia kondylu elektrokauteriou alebo použitím vysokofrekvenčných lúčov (diatermokoagulácia),
- odstránenie nádorov laserovým žiarením. Táto metóda sa môže použiť na odstránenie kondylómov u tehotných žien, ale nevýhodou tohto postupu je možnosť vzniku tkaniva jazvy,
- chemická metóda odstraňovania rastu kože prípravkami obsahujúcimi kyselinu vo forme aplikácií.
Okrem radikálnych spôsobov, ako sa zbaviť ľudských papilómov, pacientovi sú predpísané imunostimulačné a protivírusové lieky.
Liečba liekov pomáha posilňovať a obnovovať ľudský imunitný systém, čo je dôležité pri prevencii rôznych exacerbácií.

Preventívne opatrenia
Hlavnou metódou prenosu papilomavírusu je absencia antikoncepcie počas dôverných vzťahov, ako aj časté zmeny sexuálnych partnerov. Kondómy by sa mali používať na prevenciu infekcie, aj keď nemôžu poskytnúť 100% istotu v plnej ochrane. Navyše, monogamné vzťahy môžu výrazne znížiť možnosť šírenia infekcie.
Očkovanie dievčat proti papilomavírusu Cervarix (medzi 18 a 16 druhmi vírusu) je špecifickým preventívnym opatrením. Táto očkovacia látka môže chrániť pred rizikom vzniku rakoviny maternice maternice, ale je neúčinná proti kondylómom.
Ďalším očkovacím liekom je Gardasil, ktorý bojuje proti vírusovým typom 18, 16, 11 a 6, ktoré zabraňujú rakovine krčka maternice a výskytu genitálnych bradavíc. Následne je potrebné, aby očkovaná žena pravidelne rozmazala cytológiu.
záver
Mali by ste vedieť, že dnes neexistuje žiadny univerzálny prostriedok proti papilomavírusu, ale vyvinuli sa mnohé metódy na potlačenie vírusu prítomného v ľudskom tele.
Negatívnym účinkom tohto vírusu na ženu je možnosť rakoviny pohlavných orgánov, preto je dôležité sledovať stav vášho tela a ak máte podozrenie, požiadajte o pomoc vysokokvalifikovaného špecialistu.
Nikto nie je poistený proti infekcii, avšak pri dodržaní základných preventívnych opatrení je celkom možné znížiť riziko komplikácií na minimum, čím sa zachová zdravie ženy a budúcich potomkov.
Kto iný je ohrozený?
Ženy, ktoré fajčia, vždy znížili imunitu, trpia chronickou hypoxiou. A za takýchto podmienok je vírus oveľa vyššou príležitosťou na vyvolanie preskupenia rakovinových buniek.
Sú to aj ženy, ktoré dlhodobo užívajú niektoré hormonálne lieky, ktoré znižujú imunitu.
Ženy, ktoré majú chronické ochorenie. Keďže kronika spôsobuje zníženie odolnosti proti imunite a telesnej odolnosti.
V prípade vysokej vírusovej záťaže, na pozadí zníženej imunity, bunky postihnuté vírusom začínajú nekontrolovateľne rastúce, a tak tvoria rakovinový nádor. Len jeden spôsob, ako zastaviť tento proces, je nasýtenie tela špecifickými protilátkami.
Zhoubným nádorom je strata plodnosti, reprodukčná funkcia, ktorá je pre ženy veľmi dôležitá. Preto skôr, ako je nádor detegovaný, čím skôr je liečba predpísaná, tým je výsledok výhodnejší.

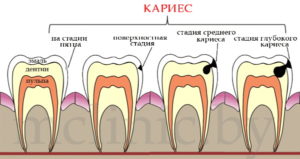
papilomatóza
Toto je tvorba viacerých papilómov. Najčastejším pôvodcom papilómov je ľudský papilomavírus.
Papilóm je benígny nádor, ktorý sa tvorí z epitelu a tvorí papiu na povrchu. Vytváraná na koži. Na sliznici ústnej dutiny, nosa, pažeráka, hrtana, močového mechúra a močovodu, renálnej panvy, krčka maternice, vagíny atď. Na pokožke tváre, ako aj na krku často vytvárajú kozmetické chyby. Papilómy na sliznici hrtanu zriedka spôsobujú zhoršenie dychu alebo hlasu.
Aké nebezpečenstvo predstavuje HPV pre ženy?

Na rozdiel od iných ochorení môže byť ľudský papilomavírus u žien v neaktívnom štádiu a so silnou ochrannou funkciou tela a absenciou provokačných faktorov, ale až do konca života sa neobjaví. Nástup aktívnej fázy ochorenia môže byť asymptomatický, čo predstavuje ďalšie nebezpečenstvo. Aktivita tohto mikroorganizmu vedie k vzniku rastu na tele. Papilómy u žien (pozri foto) spôsobujú nepríjemné pocity a môžu ovplyvniť kvalitu života, ako aj ohrozenie zdravia.
Pri prvých príznakoch tohto ochorenia je potrebné začať liečbu, pretože zanedbávanie ochorenia a ďalšie oslabenie funkčnosti imunitného systému, ako aj množstvo ďalších faktorov (hormonálna porucha, dedičnosť, sprievodné choroby) môže viesť k zvýšeniu existujúcich rastov a vzniku nových. Aj HPV (papilomavírus) u žien (pozri foto) sa často prejavuje tvorbou vrcholových rastov v intímnych miestach (anorektálna oblasť, reprodukčné orgány).
V prvých štádiách nádoru vo vnútri vagíny a na krčku maternice nie sú žiadne pocity.Zistite ich iba počas vyšetrenia gynekológa. Včasná diagnóza v boji proti papilomavírusu u žien je veľmi dôležitá, pretože ďalší asymptomatický priebeh choroby môže viesť k vzniku mnohých súvisiacich ochorení (erózia, dysplázia, zápal). Navyše hlavným nebezpečenstvom ľudského papilomavírusu u žien (viď foto) je vývoj onkologického procesu. V dôsledku infekčnej aktivity má benígny rast tendenciu k malignancii (degenerácia do malígnych). Táto anamnéza ochorenia môže viesť k vzniku rakoviny na krčku a vagíne.
Treba poznamenať, že väčšina vírusových kmeňov má určitý stav nebezpečenstva okien. Ale aj diagnóza jedného z týchto typov neznamená 100% pravdepodobnosť a nevyhnutný onkologický priebeh ochorenia. Včasná diagnostika a adekvátny režim liečby môžu výrazne zlepšiť stav pacienta.
HPV 16, 18 by sa mal prisúdiť kmeňom s vysokou nádchóznosťou, u žien je lokalizovaný na slizniciach pohlavných orgánov a prejavuje sa vo forme kondylomatóznych rastov, ktoré sa podobajú kveteniu brokolice. Ďalšia absencia terapeutických opatrení je zapríčinená vývojom rakovinových nádorov (rakoviny).
Okrem kmeňov papilomavírusu 16.18 existujú aj iné onkogénne typy HPV u žien. Na ich určenie sa používajú špecifické diagnostické metódy (testy, vizuálna kontrola). Lekári považujú hlavný dôvod pre vznik nechráneného sexuálneho kontaktu s infikovaným partnerom. Papilomavírus (HPV) 31, 33 u žien môže spôsobiť výskyt rakovinových nádorov v krčku maternice, ako aj komplikácie vo forme 2, 3 stupňov neoplázie. Často sa diagnostikujú zápalové procesy, ktoré sprevádzajú menšie bolesti. Vizuálne sa tento typ infekcie prejavuje s vrcholmi rastu. V počiatočnom štádiu žena nemusí cítiť svoju prítomnosť. Neskôr sa objavujú príznaky aktívneho infekčného procesu. HPV typu 31 u žien môže tiež spôsobiť výskyt nádorov na pysky malých, čo spôsobuje výrazné nepohodlie.
Často gynekológovia diagnostikujú onkogénne rastu spôsobené vplyvom HPV typu 35. U žien môže dôjsť k ťažkému výtoku, ktorý sprevádza závažné svrbenie a bolesť. Najčastejšími obeťami tohto ochorenia sú mladé dievčatá. Ale dobrou správou je skutočnosť, že počas tohto obdobia môže dôjsť k nezávislému vylúčeniu vírusu bez akejkoľvek liečby. Je to spôsobené pomerne silnou imunitou, ktorá dokáže samotnú inaktiváciu infekcie. Ak sa to však nestane za šesť mesiacov, mali by ste sa obrátiť na špecialistu.
Papilomavírus typu 39 sa vzťahuje aj na neobmedzené. U žien diagnóza tohto kmeňa spočíva v predbežnom vizuálnom vyšetrení gynekológa a proktológa, pretože patogén môže spôsobiť výskyt nádorov nielen vo vagíne a na krčku maternice, ale aj v anorektálnej oblasti. Dôvodom aktivity HPV typu 39 u žien je hormonálne zlyhanie a oslabenie imunitného systému. Zdá sa, že rast má špicatý tvar a dokáže rýchlo rásť. Charakterizované dievčatami, ktoré nesú tehotenstvo, rovnako ako pre dospelé ženy (počas menopauzy).
HPV typu 44, 45 u žien stredného veku je najčastejšie diagnostikovaná. Charakteristické dôsledky aktivity týchto kmeňov papilomavírusu je vývoj dysplázie 2, 3 stupne. Táto komplikácia môže viesť k vzniku rakoviny krčka maternice po približne 5 rokoch. U 20% všetkých pacientov sa diagnostikuje ireverzibilný vývoj malígneho nádoru.
Ak hovoríme o HPV 52, u žien sa javí ako veľký konglomerát kondylomatózneho rastu vo vagíne a na vonkajších tkanivách pohlavných orgánov. Pri vyšetrení gynekológom sa môže typ papilomavírusu 52 u žien objaviť aj v anorektálnej oblasti. Zvláštnosťou tohto kmeňa je to, že môže zostať v neaktívnom stave dlhší čas a prejavuje sa vekom, keď telo prežíva silné hormonálne šoky. Mladé ženy slabšieho pohlavia nie sú ohrozené týmto typom infekcie.

Veľmi často sú mladé dievčatá (dospievajúci) a dospelé ženy diagnostikované s papilomavírusom (HPV) 51, 56, 58, 59. U žien ovplyvňuje najmä vagínu a maternicu. V niektorých prípadoch, keď choroba postupuje, je možné pozorovať výskyt neoplaziem vo forme vrcholových výrastkov na labkách. Tento typ patogénu patrí do tzv. Alfa skupiny z hľadiska onkogenicity. Prvé štádiá infekcie sú asymptomatické, čo sťažuje použitie účinných terapeutických zásahov. Ak sa nelieči, môžu sa vyskytnúť vážne komplikácie (dysplázia 1, 2, 3 fázy, erózia, karcinóm). Bunky tkanív pohlavných orgánov ženy sa znovu zrodia do rakovinových buniek. Tento proces je pomalý. Aktivita HPV môže trvať až 15 rokov. Počas tejto doby môžete výrazne zlepšiť históriu ochorenia. Pri absencii liečby nastane nezvratný proces, ktorý môže byť smrteľný. Lekári odporúčajú, aby neprechádzali rutinné kontroly, aby začali včasnú terapiu. HPV typ 51, 56 u žien je diagnostikovaný s použitím rôznych testov (PCR, ELISA). Potom lekár predpíše lekárske postupy.
MINISTERSTVO ZDRAVIA RF: Papilomavírus je jedným z najviac onkogénnych vírusov. Papilóm sa môže stať melanómom - rakovinou kože!
Nie menej nebezpečné, onkogénne, zahŕňajú typy HPV 53, 66, 68, 73, 82 u žien. Nedostatočná liečba môže tiež viesť k vzniku malígnych nádorov v urogenitálnej oblasti.
Typ HPV 16, 18 u žien: popis, charakterizácia, diagnóza
Podľa lekárskej praxe spôsobuje papilomavírus 16, 18 u žien najnebezpečnejšiu chorobu - rakovinu krčka maternice. Pravdepodobnosť rakovinového procesu je 20%. Rizikom sú mladé dievčatá vo veku od 15 rokov, rovnako ako ženy od 28 rokov. Inkubácia pre HPV u žien je približne 30-45 dní. Pre mnohé typy tejto infekcie je charakteristickým znakom asymptomatický priebeh v počiatočných štádiách. Po mnoho rokov pacient nemusí vedieť o prítomnosti patológie.
Papilomavírusová DNA typu 16, 18 u žien je zavedená do štruktúry DNA bunky a je fixovaná na genetickej úrovni. Preto nie je možné úplne odstrániť patogén. Vedci hľadajú spôsoby riešenia tohto problému bez toho, aby ovplyvnili celkové zdravie. Teraz existuje množstvo účinných metód zameraných na prevenciu rakoviny.
HPV (typ 16, 18) sa prejavuje u žien vo forme genitálnych bradavíc na slizniciach. Existujú prípady, kedy sa v kožných záhyboch a ložiskách tuku môžu tvoriť papilómy typu 16, 18 typu.
Najpresnejšou metódou diagnostiky papilomavírusu 16, 18 u žien je PCR (polymerázová reťazová reakcia). Materiálom pre test je škvrna. Táto analýza ukazuje stupeň ochorenia a počet buniek, ktoré sa vyvíjajú počas tohto infekčného procesu (vírusová záťaž). Tiež môže lekár použiť diagnostickú metódu, ako je hybridný záchvat. Ide o zložitejšiu, modernejšiu a najpresnejšiu analýzu. Robí sa to štúdiom DNA ženy. Materiálom pre analýzu je škrabanie zo slizníc.
Moderné metódy terapie pozostávajú z použitia antivírusových liekov, ako aj liekov zameraných na posilnenie funkčnosti imunitného systému.Medzi najlepšie lieky v tejto skupine patria Isoprinozin, Immunomax, Viferon. V extrémnych prípadoch je predpísaná jedna z metód fyzioterapie alebo chirurgie.
Aké metódy sa používajú na diagnostikovanie HPV u žien?
Ľudský papilomavírus sa môže prejaviť u žien na ktorejkoľvek časti tela. Z psychologického hľadiska spôsobujú neoplazmy na viditeľných miestach (krk, chrbát, žalúdok, tvár, ruky) osobitné nepohodlie. Výskyt takejto kozmetickej defekty je spojený s prítomnosťou infekcie HPV. U žien je táto skutočnosť vnímaná ako neočakávaná obťažovanie, z ktorej sa musíte rýchlo zbaviť. Ak chcete začať účinný boj s touto chorobou, musíte podstúpiť sériu štúdií. Aká je ich podstata?
Diagnóza HPV u žien začína návštevou gynekológa. Po vizuálnej kontrole lekár pomocou špeciálneho kolposkopického prístroja uskutoční štúdiu vagíny a krčka maternice. Tento postup sa nazýva kolposkopia. Je potrebné určiť prítomnosť alebo absenciu rastu na krčku maternice alebo na stenách vagíny.
Treba poznamenať, že niektorí odborníci odporúčajú do 2-3 týždňov po nechránenom sexuálnom styku s potenciálne infikovaným partnerom, podstúpiť vyšetrenie a vykonať sériu testov na papilomavírus. U žien táto udalosť bude nejaký čas trvať, ale zabráni nebezpečným následkom v budúcnosti. Včasná diagnóza a liečba zvyšuje aktivitu vírusu v tele.
Mnoho žien má otázky o tom, ako zistiť HPV? U žien sa vykonávajú tieto diagnostické štúdie:
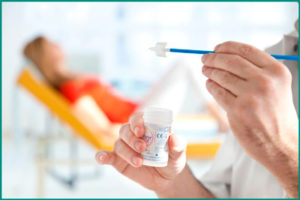
- Digen-test. Toto je najpokročilejší (inovatívny) test na HPV u žien. Vďaka tejto technike môžete zistiť typ infekcie, trvanie jej života, štádium vývoja, onkogénnosť kmeňa. Materiálom pre štúdium je škrabanie epiteliálneho tkaniva z pošvy, močovej trubice, krčka maternice. Dotknuté bunky môžu byť tiež vyšetrené. Roztok na papilomavírus u žien nie je užívaný počas menštruácie.
- PCR, Diagnostická metóda využívajúca polymerázovú reťazovú reakciu je najbežnejšou a často používanou metódou. Ako testujú na HPV (papilomavírus) u žien? Môže sa študovať akýkoľvek biologický materiál (moč, krv z žily, vaginálny výtok).
- cytológia, Táto diagnostická metóda spočíva v určení pomeru zdravých buniek k chorým. Infikované bunky majú tendenciu meniť svoju štruktúru (vnútorná štruktúra, fyziologické a funkčné parametre, chemické zloženie). Takýto proces v medicíne má názov - koilocytóza. Pre podrobnejšie informácie sa uskutočňuje oškrabanie HPV u žien.
- biopsia, Táto analýza pozostáva z odstránenia časti tkaniva (biologického materiálu). Vykonáva sa v extrémnych prípadoch. Biopsia sa odoberá z živého tkaniva alebo sliznice.
Počas diagnostiky môže pacient navštíviť niekoľko špecialistov. Okrem gynekológa môžete potrebovať aj pomoc urologu, dermatovenerológov, chirurgov a imunológov (závisí to od typu HPV u ženy, od polohy procesov, od vírusovej záťaže a od stavu imunity).
Príčiny HPV u žien: hlavné spôsoby prenosu a faktory ovplyvňujúce aktiváciu vírusu
Mnoho mladých dievčat a dospelých predstaviteľov krásnej polovice ľudstva nemôže ani predpokladať, že nebezpečná infekcia prenikla do ich tela. Čo môže spôsobiť infekciu? Odkiaľ pochádza HPV u žien?
Existujú faktory, ktoré nezávisia od pacienta. Tieto zahŕňajú dedičnosť a prenos patogénov počas prenosu z matky. Takéto prípady predstavujú oveľa menší percentuálny podiel ako získanie infekcie v procese života.
Treba poznamenať, že ženský papilóm je omnoho nebezpečnejší ako papilomatóza u mužov. Podľa štatistík, onkológia u dievčat
ES je o 70% vyššia ako v prípade silnejšieho pohlavia.
Aké sú hlavné príčiny papilomavírusu u žien? Mali by ste zvážiť hlavné spôsoby prenosu:
- Sexuálne. Vírus HPV u dievčat a žien sa objavuje po sexuálnom kontakte s infikovaným partnerom. Treba poznamenať, že všetky typy pohlavia sú nebezpečné (vaginálne, análne a dokonca aj ústne pohladenie). Podľa lekárskej praxe ani prostriedky bariérovej antikoncepcie nezaručujú prevenciu infekcie papilomavírusom. U žien sú príčiny ochorenia spojené s častými zmenami partnerov. V tele sa patogén rýchlo zakoreňuje a prechádza inkubáciou. Ak je v čase infekcie oslabený imunitný systém, riziko rýchleho vývoja ochorenia a tým aj onkologického rizika sa významne zvyšuje.
- Vertikálne. HPV sa prenáša na dieťa počas prechodu do pôrodného kanála. Ak má žena vaginálny rast, riziko infekcie sa zvyšuje.
- Kontakt a domácnosť. Môžete sa infikovať papilómom pomocou osobných vecí chorého človeka a dokonca aj s pravidelným podávaním rukou.
Je známe, že ak imunitný systém funguje dobre, potom HPV nesmie rušiť osobu s nepríjemnými príznakmi a časom sa sama eliminovať.
Existujú tiež provokujúce faktory, ktoré ovplyvňujú aktivitu vírusu. Patria medzi ne:
- Znížená funkčnosť imunitného systému. Toto je hlavná príčina HPV u žien. Najčastejšie sa táto podmienka pozoruje po 30 rokoch. Aj nevyvážený životný štýl (slabá nestandardná strava, zlé návyky) a infekcie majú negatívny vplyv na ochrannú funkciu tela.
- Hormonálne prerušenia. Z tohto dôvodu sa papilómy objavujú u dievčat vo veľmi mladom veku, počas puberty. Často hormonálna nerovnováha vedie k dlhodobému užívaniu antikoncepčných prostriedkov. Ovplyvňujú hormóny a prispievajú k prejavu aktivity papilomavírusu u žien. Príčinou mnohých výrastkov na krku, hrudníku a iných častiach tela u tehotných žien tiež spočíva v hormonálnej nestabilite počas tohto obdobia. Preto veľa žien zaznamenalo nezávislé zmiznutie bradavíc po narodení.
- Súčasné ochorenia a narušená mikroflóra vagíny. Rôzne infekcie spôsobené baktériami, vírusmi a hubami (trichomoniáza, chlamydia, HIV, kandidóza, ureaplasmóza, syfilis) majú škodlivý vplyv na lokálnu a celkovú imunitu, ktorá môže vírus aktivovať a vyvolávať rastu.
Zásady liečby HPV u žien. Aká je liečba tejto choroby?

Papilomatóza žien môže byť bezpečne pripísaná najčastejším a najnebezpečnejším chorobám. Liečba pozostáva z dvoch smerov:
- imunomodulačné a protivírusové lieky.
- rastu ničenia.
Niektorí pacienti používajú tradičné metódy liečby (kauterizácia celandínu, cesnaku, použitie bylín alebo prírodných olejov).
Treba poznamenať, že vírusový papilóm u žien možno liečiť ľudovými receptami iba pod dohľadom skúseného odborníka a v kombinácii s tradičnými liekmi.
Najčastejšie predpisované takéto antivírusové a imunomodulačné lieky:
Používajú sa aj cytostatiká, ktoré majú deštruktívny účinok (5-fluorouracil, Podofillin).
Ak chcete odstrániť rast na tele, môžete použiť jednu z nasledujúcich metód:
- Laserová terapia, Dnes je to pomerne bežná metóda, jej podstatou spočíva v účinku na patologický rast dermis laserových lúčov. Táto technika má niekoľko výhod: bezbolestná, nedostatočná krv a jazvy.
- Cryodestruction. Expozícia kvapalnému dusíku, v dôsledku čoho sú ich tkanivá zmrazené a odvrhnuté zdravými bunkami.
- elektrokauterizační, Podstata postupu je odstrániť rast s vysokofrekvenčným prúdom.
- Excízia rádiových vĺn, Používajú sa elektromagnetické vlny, v dôsledku ktorých sa tkanivá procesov odparujú. Na vykonanie tejto manipulácie je možné zariadenie Surgitron.
- Chirurgické odstránenie, Dnes je menovaný veľmi zriedka len v prípade podozrenia na onkológiu. Na rozdiel od iných metód je výhodou zachovanie vyrezaného tkaniva. To umožňuje vykonať histologické vyšetrenie a zistiť, či forma bola malígna.
Spôsoby infekcie
Nie veľa ľudí má úplnú predstavu o infekcii HPV u žien. Bez ohľadu na typ a onkogénne riziko, lekári identifikujú niekoľko spôsobov prenosu patogénu.
Vertikálne. HPV sa prenáša z matky na dieťa, keď prechádza cez pôrodný kanál. Riziko sa zvyšuje niekoľkokrát, ak sú nádory umiestnené na stenách vagíny. Novorodenca môže následne vyvinúť laryngeálnu papilomatózu (rastu na ústnej sliznici, hrtane).
 Sexuálne. Zvlášť nebezpečný je nechránený intímny kontakt v akejkoľvek forme. Rizikom sú ženy s promiskuitnými, často sa meniacimi partnermi, homosexuálnymi vzťahmi. Pri použití bariérovej antikoncepcie je možnosť penetrácie do tela znížená, ale nie úplne zabrániť, pretože veľkosť pórov v kondóme je o niečo väčšia ako priemer vírusu.
Sexuálne. Zvlášť nebezpečný je nechránený intímny kontakt v akejkoľvek forme. Rizikom sú ženy s promiskuitnými, často sa meniacimi partnermi, homosexuálnymi vzťahmi. Pri použití bariérovej antikoncepcie je možnosť penetrácie do tela znížená, ale nie úplne zabrániť, pretože veľkosť pórov v kondóme je o niečo väčšia ako priemer vírusu.
Kontakt a domácnosť. Niektoré kmene sa prenášajú od infikovanej osoby k zdravému človeku prostredníctvom predmetov domácnosti, spodnej bielizne. Patogén sa môže dostať na poškodenú pokožku spolu s biologickými sekrétmi (slín, pot, krvné kvapky) alebo počas podania ruky. Vysoká pravdepodobnosť infekcie je pri návšteve verejných miest - v saunových bazénoch, pretože vírus je schopný udržať vitalitu vo vlhkom prostredí.
Autoinfection. Pri znižovaní rastu alebo trenia na miestach pokožky, kde je ohrozená ich integrita.
Symptómy v počiatočných fázach
Imunitný systém je schopný poskytnúť ochranu proti mnohým ochoreniam, vrátane ochorení proti HPV. Ak je mechanizmus silný, potom je možné vírus prekonať v počiatočnom štádiu jeho vývoja. Ale pri prvých zdravotných problémoch a oslabení tela aktivuje svoju činnosť a potom sa úplne prejavuje. Symptómy HPV u žien závisia na tom, ktorý kmeň sa infiltroval a akú formu toku si vybral. Sú tvorené na tele v podobe rastu, ktoré sa líšia tvarom, veľkosťou a štruktúrou.
- Papilóm. Hubové útvary na tenkej stonke, tvorené individuálne alebo v skupinách. Majú iný odtieň od svetlej ružovej až tmavo hnedej. Častejšie sa vyskytujú u žien a vyznačujú sa neškodnou povahou.
- Bradavice. Plošné rastliny, ktoré stúpajú mierne nad povrchom pokožky, môžu zapáliť a spôsobiť bolesť. Z vonkajšieho hľadiska sa podobajú na hubovú čiapku a objavujú sa v zónach s najväčším trením. Nachádza sa na podrážke vytvorenia rozlíšeného tyče
- Genitálne bradavice. Malé výrastky, ktoré sa podobajú papillom, ktoré sa spájajú, vyzerajú ako kapustové kvety. Odlišujú sa tým, že sa tvoria na vnútorných povrchoch slizníc, ako aj v oblasti perineu, konečníka a vonkajších pohlavných orgánov. Neoplázie sa ľahko zrania a spôsobujú krvácanie. V prípade rastu prekrýva lúmen vagíny, čo sťažuje prirodzený pôrod alebo pohlavný styk.
- Dysplázia. Vyvíja sa v štádiu prekancerózy a nemá žiadne klinické prejavy. Zisťuje sa spravidla v procese diagnostiky počas kolposkopie na krčku maternice. Pri absencii liečby sa transformuje na rakovinu.
Faktory vedúce k aktivácii vírusov
Bolo preukázané, že pri normálnom fungovaní imunitného systému môže HPV dlhodobo zostať v neaktívnom stave, napínať sa po mnoho desaťročí a nakoniec sa samovoľne eliminovať. Riziko rozvoja patológie sa zvyšuje, ak existujú nasledujúce príčiny výskytu HPV u žien:
- nezdravá strava
- beri-beri,
- porušovanie metabolických procesov,
- zlé návyky a závislosť, ako napríklad pitie alebo fajčenie,
- skorý sexuálny debut alebo maznanie,
- časté zmeny sexuálnych partnerov
- potraty, komplikácie po pôrode,
- zápalových a infekčných ochorení,
- dlhodobé užívanie antikoncepčných piluliek,
- patológia krčka maternice - erózia, ektopóza,
- STI - kvapavka, chlamýdie, ureaplasmóza.
Často výskyt endokrinných porúch, pravidelné stresové situácie, predĺžená depresia sa stávajú provokujúcim faktorom vzniku vírusovej infekcie.
Onkogénne kmene
Viac ako 100 kmeňov ľudského papilomavírusu je známe v medicíne, z ktorých mnohé boli dôkladne študované. Väčšina z nich sú prvé dve kategórie s nízkym a stredným onkogénnym rizikom, keď je vývoj rakoviny takmer nemožný.
Po infekcii vstúpil do tela v prvých dvoch rokoch, štrukturálne zmeny orgánu na bunkovej úrovni sú zistené u 15-30% žien. Jeho deštruktívny účinok vedie k vzniku malígnych procesov.
Rakovina a ďalšie účinky infekcie
Pri absencii terapie žena, infikovaná vírusom s vysokým rizikom onkogénneho rizika, zvyšuje riziko vzniku dysplázie a následne rakoviny krčka maternice. So silnou imunitou môže byť tento proces odložený na 10-20 rokov. V opačnom prípade sa obdobie skráti na 4-5 rokov. Onkológia je zistená u pacientov vo veku 42 rokov a starších. Je to spôsobené zmenami v tele, sprievodnými chorobami a oslabením imunitnej obrany.
Testy na detekciu vírusov
HPV u žien sa môže prejaviť na akejkoľvek časti tela ako individuálny rast. Predstavujú najväčšiu kozmetickú poruchu v prípade, že sa objavujú na viditeľných miestach (tvár, krk, paže, chrbát, brucho). Aby sa infekcia rýchlo zbavila infekcie a ak je to možné bez následkov, lekári odporúčajú podstúpiť sériu štúdií.
 Ak existujú vonkajšie formácie, nie je potrebné robiť testy na papilomavírus. Ak máte podozrenie, že skrytá forma ochorenia je povinná vykonať nasledujúce diagnostické štúdie.
Ak existujú vonkajšie formácie, nie je potrebné robiť testy na papilomavírus. Ak máte podozrenie, že skrytá forma ochorenia je povinná vykonať nasledujúce diagnostické štúdie.
- PCR. Moderná a vysoko informatívna technika využívajúca polymerázovú reťazovú reakciu je považovaná za najdostupnejšiu a najbežnejšiu. Pre test je vhodná analýza, ktorá sa odoberá z akejkoľvek časti tela.
- Digen-test. Najpokročilejšia metóda výskumu zameraná na určenie druhu infekcie, štádia vývoja, charakter kurzu, trvanie a onkogénne nebezpečenstvo. Materiál škrabá zo slizničného epitelu močovej trubice, vagíny, krčka maternice. Roztok je tiež vhodný, ale nie je užívaný počas menštruácie.
- Cytológia. Táto metóda pomáha určiť vírusovú záťaž, tj pomer chorých a zdravých buniek, aby sa identifikovali charakteristické zmeny a chemické zloženie atypických štruktúr. Pre štúdie sa uskutoční škrabanie epiteliálneho tkaniva.
- Biopsia. Vykonáva sa s cieľom objasniť výsledky a potvrdiť diagnózu. K tomu sa vzorka tkaniva odoberie z postihnutej kože alebo sliznice.
V procese vyšetrenia by mal pacient navštíviť nielen ošetrujúceho gynekológa, ale aj urologa, chirurga, dermatologa a imunologa. Poradenstvo je určené v závislosti od povahy infekcie a znakov klinických prejavov.
Liečba ženskej papilomatózy
Liečba HPV u žien závisí od formy infekcie. V prítomnosti rastu na pokožke sa aplikuje komplexná terapia, ktorá sa uskutočňuje v dvoch smeroch:
- zničenie nádorov
- užívanie liekov.
Ako pomocná metóda sú predpísané populárne ľudové prostriedky. Aj v tomto prípade sa lieky podávajú pod dohľadom lekára, aby sa predišlo nežiaducim vedľajším účinkom.

Odstránenie rastu
Ak chcete odstrániť nechcené formácie na tele, špecialisti sa uchýlia k použitiu jednej z nasledujúcich metód.
- Laserová terapia. Pomerne bežný a bezpečný spôsob, ako sa zbaviť kozmetických chýb. Zahŕňa vplyv na patologický rast laserového žiarenia. Výhodou je nedostatok krvi, jaziev a bolesti.
- Elektrokoagulácia. Odstránenie formácií sa vykonáva pomocou vysokofrekvenčného elektrického prúdu. Bolesť, jazvy tiež nezostávajú.
- Cryodestruction. Patologické nárasty sú ovplyvnené kvapalným dusíkom. Tkanivá sú zmrazené a odmietnuté telom. Procedúra má mnoho výhod: bezpečnosť, rýchlosť, bezbolestnosť.
- Odstránenie rádiových vĺn. Odparovanie postihnutých tkanív pomocou elektromagnetických vĺn. Na tieto účely sa používa prístroj "Surgitron".
- Chirurgická excízia. Vo výnimočných prípadoch je podľa indikácií extrémne zriedkavé. Tkanivá sa odstránia, ak existuje podozrenie na onkológiu. Odstránený materiál sa zachová, čo umožňuje jeho histologické vyšetrenie.
Spôsob liečenia malígneho nádoru spôsobeného papilomavírusom závisí od štádia, v ktorom bol detekovaný. V normálnych situáciách chirurgické odstránenie nádorov, ožarovanie a chemoterapia. Obdobie výkonu (pred alebo po operácii) určuje iba lekár.
Prístup k liečbe
Ako liečiť ženy s HPV liekmi, poradí lekár. Konzervatívna terapia zahŕňa nasledujúce oblasti:
 nešpecifická protizápalová liečba
nešpecifická protizápalová liečba- korekcia hormonálnych a imunitných porúch,
- antimikrobiálne a protivírusové lieky.
Podľa recenzií mnohých pacientov sa preukázali tieto lieky tieto účinky:
Vo forme monoterapie sa zriedkavo používajú. Najčastejšie sa predpisujú v kombinácii s inými liekmi, pretože najväčší terapeutický účinok sa dosiahne iba v procese spoločného užívania.
Ľudové metódy
Môžete doplniť základnú liečbu tradičnou medicínou. Varené doma môžu pomôcť posilniť imunitný systém, obnoviť mechanizmus ochrany a zbaviť sa príznakov infekcie.
Cibuľa a cesnak má antivírusový účinok, preto sa široko používa na infekciu HPV. Čerstvo stlačená šťava zo zeleniny sa musí zmiešať a trieť 2-3 dni denne v postihnutých oblastiach.
Dosky na zemiaky sa používajú na odstránenie papilómov, pretože obsahujú solanín, látku, ktorá podporuje odmietnutie rastu z kože. Priebeh liečby pozostáva z 30 dní. Výkonné antivírusové látky rastlinného pôvodu sú tiež zvažované:
- citrus,
- jablkový mušt ocot
- špenát, kapusta,
- zázvor, kurkuma, škorica.
Dobrý účinok má odvar z vlašských orechov a infúziu borovicových ihiel, čaj z bylín, rastlinné tinktúry.
Očkovanie a iné opatrenia na ochranu pred HPV u žien
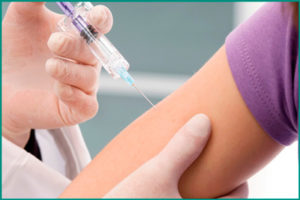
Vzhľadom na nebezpečenstvo a významnú prevalenciu infekcie ľudským papilomavírusom boli vytvorené viaceré vakcíny, ktoré prešli relevantnými testami a získali certifikáty.
- "Gardasil" je štvorsvalentická vakcína zameraná na ochranu tela proti 6, 11, 16 a 18 typom vírusu.
- "Cervarix" je bivalentné sérum, ktoré chráni 16 18 typov HPV.
- "Gardasil 9" je liek namierený proti kmeňom 6, 11, 16, 18, 31, 33, 45, 52 a 58.
Sérum nemá DNA živého vírusu, ale iba jednotlivé proteíny obsiahnuté v kapsule, preto nemôžu vyvolať vývoj ochorenia.
Aby bola imunizácia považovaná za kompletnú, je potrebné podať injekciu trikrát. Pre každý liek je individuálny schéma očkovania. Výrobcovia tvrdia, že mesiac po prvej injekcii je poskytnutá ochrana proti nárokovaným kmeňom.Ako ukazuje prax, účinok liekov pretrváva 8 rokov po očkovaní, avšak dlhodobá perspektíva sa nehovorí.
Keďže očkovanie sa však zobrazuje iba ľuďom mladším ako 26 rokov, základné pravidlá prevencie pomôžu chrániť sa pred penetráciou vírusov. Odborníci odporúčajú:
 začať intímny život po dosiahnutí veku,
začať intímny život po dosiahnutí veku,- prakticky chránený sex,
- starostlivo vybrať sexuálneho partnera
- viesť zdravý životný štýl
- jesť správne a úplne
- upraviť režim dňa, priradenie času k práci a odpočinku,
- robiť športy,
- vyhnúť sa stresovým situáciám a dlhotrvajúcim depresiám,
- zdržať sa potratov.
Bez ohľadu na typ HPV a stupeň rizika, musíte prísne dodržiavať odporúčania lekárov. A potom potreba ťažkej a často oneskorenej liečby nevznikne.
Nebezpečenstvo vzniku papilomavírusu v tele
Skľučujúca choroba spočíva v tom, že po vstupe do tela môže patogén zostať v pokojnom stave už desaťročia, kým sa nezjaví. Hlavným faktorom stimulujúcim aktiváciu infekcie je zníženie imunity. Infekcia preniká do jadra zdravých buniek epitelových tkanív, kde sú koncentrované molekuly DNA. Vírus sa vloží do jadra bunky a dá signál na urýchlenie rozdelenia. Reakcia na oddelený typ infekcie vedie k skutočnosti, že nové bunky nezreagujú, nevykonávajú ochranné funkcie. Keď je nosič predisponovaný, v takýchto nádoroch sa syntetizujú onkogénne proteíny. Stupeň nebezpečenstva papilomavírusu pre osobu sa líši v závislosti od pohlavia.
Pre mužov
Infekcia sa zriedka aktivuje v mužskom tele. Väčšina formácií, ktoré sa objavili, je benígna, s nízkou onkogenicitou. Primárna lokalizácia - orgány urogenitálneho systému, oblasť slabín a konečníka, ústna sliznica. Zriedkavejšie - chrbát, hrudník, krk, tvár, kĺbové záhyby, nohy a ruky.
Akýkoľvek rast na reprodukčných orgánoch je dôvodom na konzultáciu s lekárom. Pre mužov je HPV nebezpečný:
- Kmeň 16 mení štruktúru kožných a slizničných tkanív, tvorbu plakov na hlave penisu.
- Kmene 31, 33, 35 vyvolávajú rôzne typy papulózy - rastu v tele, a to nielen v slabín.
- Vírusový kmeň 51 je príčinou rastu početných bradavíc na genitáliách a v konečníku (kondylóm). Často je sprevádzaná análnou neopláziou, chlamýdiou, mikroplazmózou.
- Kmeň 52 má výrazné nebezpečné príznaky: horúčku, zimnicu, slabosť, herpetické erupcie, následný vývoj rastu. S depresívnou imunitou, ale nie kvôli HPV, sa rozvíja onkológia vrátane rakoviny čreva.
Pre ženy
Porážka HPV u žien je častejšia a výraznejšia než u mužov. Ženské telo je náchylnejšie na stres, hormonálne výkyvy (počas menštruácie, ovulácie, tehotenstva, laktácie), oslabená imunita. Bradavice sa objavujú na ľubovoľnej časti tela, rýchlo rastú, majú jasnú farbu. Väčšina nádorov nepredstavuje zdravotné riziko, sú symptómy papilomatózy.
Môže spôsobiť nepohodlie, bolesť v prípade náhodného poškodenia.
Najväčšou hrozbou pre zdravie žien znášajú vírusy, podmienene kombinované v skupine A-9 - rakovina. Varianty infekcie ovplyvňujú urogenitálny systém mužov: 16, 18, 31, 33, 39, 51, 52, 56, 58, 59. U žien je okrem vonkajších pohlavných orgánov a konečníka riziko krčka maternice.

Aké sú najnebezpečnejšie typy?
Podľa stupňa krízy sú najnebezpečnejšie typy všetkých kmeňov HPV:
- v svaloch, na pohlavných orgánoch - ploché útvary, šedé, hnedé alebo fialové, hrubé na dotyk, s hrubým okrajom, rôznych veľkostí,
- na krku, očných viečkach, vnútornej strane stehien, v slabíni, axilárnej dutine - viacnásobné vrcholové kožné bradavice, rýchlo rastúce, často spojené do zložitých štruktúr.
- na genitáliách, análnej oblasti - viaceré genitálne bradavice rôznych farieb,
- V oblasti slabín a pod podpazušími - okolo kožného povrchu vyčnievajú kruhové papierové farebné papilómy, postupne sa rozširujú do priľahlých oblastí,
- Bradavice, vypuklé škvrny červenej, hnedej alebo tmavej, často nerovnomerné, farebné v celom tele.
Choroba sa rozvíja rýchlo, môže byť asymptomatická až do neskorších štádií, keď liečba už nie je účinná. Nastáva infekcia:
- pri pohlavnom styku používanie bariérovej antikoncepcie nechráni pred vírusovou infekciou,
- cez predmety a oblečenie pre domácnosť
- pri dotyku
- prenos z infikovaného materského vírusu do novorodenca počas prechodu pôrodného kanála.

Vlastnosti diagnostiky nebezpečných kmeňov HPV
Prvým krokom je externé vyšetrenie lekárom - kolposkopia, identifikácia podozrivých subjektov. Pri absencii viditeľného rastu musí byť povrch kože ošetrený kyselinou octovou (3%), po ktorej sa objavia malé papilómy.
Spôsoby, ako presne diagnostikovať nebezpečenstvo vírusu:
- Biopsia, histologické vyšetrenie - odstránenie špecifických onkologických markerov v tkanivách alebo papilóme.
- Cytologická analýza, polymerázová reťazová reakcia (PCR) - potvrdzuje infekciu organizmu. Špecifický kmeň sa identifikuje pomocou testu DNA. Na analýzu v gynekológii - škvrna od ženských pohlavných orgánov.
- Digene-test - identifikácia 8 onkogénnych typov HPV.
Podľa výsledkov testov, vyšetrenia lekár urobí presnú diagnózu, predpíše vhodnú liečbu.
Prognóza ochorenia
Neexistuje žiadna univerzálna očkovacia látka. Na boj proti infekciám sa používa komplex:
- odstránenie formácií, ktoré ohrozujú komplikácie: sú často zranení, krvácajú,
- užívanie antivírusových liekov
- užívanie imunomodulačných liečiv a vitamínov.
Výsledkom terapie je stimulácia rezistencie tela na inhibíciu vírusu, jeho spánok. So silnou imunitou, preventívnymi opatreniami sa choroba nemusí prejavovať počas celého života. Pravidelné lekárske vyšetrenie, pravidelné vyšetrenie, pozorovanie všetkých útvarov na koži pomáha identifikovať ochorenie v počiatočnom štádiu.
Výskum najnebezpečnejších druhov HPV umožnil vedcom vytvoriť experimentálne vakcíny proti kmeňom 16 a 18. V Spojených štátoch a niektorých európskych krajinách sú očkovania založené na nich povinné pre dievčatá od raného veku (5 až 12 rokov) ako prevencia rakoviny krčka maternice. V Rusku takéto očkovanie nie je povinné, údaje o účinkoch užívania z dlhodobého hľadiska nie sú k dispozícii. Ale niekoľko liekov už prešlo štátnou certifikáciou a vstúpilo na trh. Môžu sa aplikovať individuálne, po konzultácii s lekárom.
Nebezpečenstvo HPV je riziko vzniku rakoviny. Čím skôr sa zistí vírus a začne sa liečba, tým je prognóza priaznivejší.
Genitálne bradavice (genitálne bradavice)
Fibroepiteliálne (kožné) neoplazmy na tenkej stopke alebo na širokom základe. Môžu byť jednoduché alebo zlúčiteľné, tvoria rast, ktorý vyzerá ako karfiolová hlava. Bradavice môžu byť zranené a krvácané, ak obsahujú krvné cievy, ktoré ich vyživujú.
Condylómy sa nachádzajú na klitorisu, pysky malých, v močovej trubici, vagíne, na krčku maternice, okolo konečníka a konečníka. Exofytné formy sú dôsledkom aktivity benígnych typov vírusu HPV - 6, 11. Endofytické bradavice (ploché a obrátené) rastú na maternicovom čreve maternice a pôvodne nedávajú príznaky.Zistené s pokročilou kolposkopiou. Genitálne bradavice ovplyvňujúce pery, jazyk a podnebie sú viditeľné počas bežnej skúšky.
U pacientov s HIV a počas tehotenstva sa objavujú veľmi veľké genitálne bradavice. Nie neobvyklé - obrovský kondylóm Bushke-Levenshteyna.
- Análne bradavice. Análne bradavice možno zistiť až do zubného konečníka. Spočiatku nespôsobujú nepríjemné pocity, ale časom sa svrbia, zrania a nepríjemne zapáchajú.
- Uretrálne bradavice. U žien je vonkajšie otvorenie močovej trubice postihnuté nie viac ako 8%. Také bradavice môžu ľahko zistiť gynekológ. Hlboké poškodenie močovej trubice (močovodu) nemožno zistiť vizuálne, ale ochorenie dáva príznaky pomalé uretritídy. Uretrálne bradavice u mužov spôsobujú delenie moču spojené so zúžením uretrálneho otvoru.
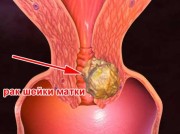
Dysplázia, rakovina krčka maternice
Dysplázia je patológia tkanív spojených s modifikáciou a transformáciou buniek. Toto je prekancerózny stav. Existujú 3 stupne choroby, všetky sa nachádzajú na kolposkopii. 2. a 3. stupeň vyžaduje chirurgickú liečbu. Cervikálnej dysplázie predchádza cervikálna erózia.
Rakovina krčka maternice je dôsledkom dysplázie. Ide o najčastejší nádor ženských reprodukčných orgánov. Môže byť asymptomatická alebo spôsobiť bolesť, krvácanie a iné príznaky súvisiace s problémami ženského reprodukčného systému.
Papilomavírus - diagnostika
Na identifikáciu ľudského papilomavírusu v počiatočnom štádiu môžu byť použité len laboratórne metódy. Vizuálne infekcia môže byť zistená len vtedy, keď sa objaví kondylo alebo papilóm. Ak existuje podozrenie na HPV, predpísané sú:
- Gynekologické vyšetrenie alebo vyšetrenie urologu s HPV testom. V prípade detekcie kondylómov sa vykoná uretroskopia. Pri ercióze krčka maternice gynekológ musí urobiť škvrnu na onkocytológiu.
- Ak je detekovaný HPV, je nutne priradená kolposkopia - vyšetrenie vagíny a krčka maternice pomocou gynekologického mikroskopu - kolposkopu. Lekár používa špeciálne testy na vylúčenie skrytých patológií.
- Kolposkopia s biopsii. Zobrazuje sa všetkým ženám s neopláziou. Zároveň sa vykonáva farbenie a vplyv na podozrivé oblasti. Známky AFC môžu byť belavé oblasti vytvorené po ošetrení ocotom, nerovnomerná akumulácia jódu pri vystavení roztoku Lugolu, mozaika, projekcie epitelu.
- Histologické acytologické vyšetrenie - posúdenie bunkového zloženia a samotných buniek za atypickosť (rakovina).
- PCR - vyhľadávanie stôp DNA papilomavírusu. Ide o najpresnejšiu a najbežnejšiu diagnostickú informatívnu analýzu, ktorá identifikuje papilomavírus u mužov a žien a určuje jej typ.
Na stanovenie vírusovej záťaže sa odporúča kvantitatívny test na HPV, ktorý určuje kritickú koncentráciu vírusu spojenú s rizikom malignity formácií. Analýza sa vykonáva s cieľom posúdiť účinnosť liečby.
Liečba papilomavírusu
Bohužiaľ, na úplné zbavenie sa tela vírusu, liek ešte nie je schopný. Preto je úlohou lekára a pacienta včas riešiť dôsledky. Odporúča sa odstrániť všetky bradavice, liečiť stupeň prekancerózy a rakoviny. Podľa nedávnych štúdií v Spojených štátoch je ľudský imunitný systém schopný zvládnuť samotný HPV do 2 rokov po infekcii v 90% prípadov. Ak sa tak nestane, ošetrenie je nevyhnutné.
Papilómy sa odstránia nasledujúcimi spôsobmi:
- Chirurgické odstránenie - zastaralý, ale účinný spôsob. Odporúča sa vo výnimočných prípadoch.
- elektrokauterizační - kaučukovacia činnosť postihnutých oblastí s prúdom. Nie všetci majú radi metódu, pretože môžu ovplyvniť zdravé tkanivá.
- Laserová koagulácia - spaľovanie laserom je najnovšia a účinná metóda, ktorá dáva minimálne komplikácie.
- Kryodestrukcia kvapalného dusíka - sa líši od iných metód v tom, že patologický rast je ovplyvnený chladom. Vyžaduje si veľa skúseností od lekára.
- Chemická moxibuscia - lekár pôsobí na postihnuté miesto koncentrovanými kyselinami alebo zásadami. Metóda môže tiež ovplyvniť zdravú pokožku - chemická látka zanechá jazvu.
- Metóda rádiovej vlny - najdrahšie, ale najlepšie. Nedáva bolesť, komplikácie, krvácanie. Neponecháva žiadne jazvy.
Viac informácií o metódach odstránenia nádorov nájdete v časti "Nízke traumatické operácie".
Po odstránení je predpísaná antivírusová liečba a prostriedky na obnovenie a posilnenie imunitného systému.

 nešpecifická protizápalová liečba
nešpecifická protizápalová liečba začať intímny život po dosiahnutí veku,
začať intímny život po dosiahnutí veku,