• Predčasná puberta (do 12 rokov).
• Skorý nástup sexuálnej aktivity (menej ako 18 rokov).
• Narodenia do 20 rokov a po 40 rokoch.
• Predčasná menopauza (až do 45 rokov).
• časté potraty v histórii.
• Časté zmeny sexuálnych partnerov.
• Prítomnosť ľudského papilomavírusu alebo infekcie herpesu.
• Nedostatok sexuálnej hygieny.
Chemická teória karcinogenézy.Táto chemikália ovplyvňuje jadro bunky, sperma obsahuje karcinogény (histón, protamín). Priame spojenie s fajčením a rakovinou krčka maternice.
Vedúce miesto v etiopatogenéze rakoviny krčka maternice je vírusová teória, Primárna dôležitosť je spojená s infekciou ľudského papilomavírusu a vírusom herpes simplex 2. sérotypu.
Dedičná teória, Osoba obsahuje špecifické potenciálne onkogény (proto-onkogény). Onkogény sú diskrétne materiálne genetické elementy v bunkovej štruktúre DNA.
Komplexný plán zisťovania patológie krčka maternice:
2) Všeobecné a gynekologické vyšetrenie.
3) Cytologické vyšetrenie.
V závislosti od cytologického obrazu sa rozlišujú cytogramy:
1. Bez odchýlok od normy.
2. Pseudoeróza, polyp, leukoplakia, zápal.
3. Dysplázia, jej stupeň.
4. Podozrenie na rakovinu.
Okrem 1 sa uvádza: 4) kolposkopia a cielená biopsia s 5) histologickým vyšetrením, s rozsiahlou cervikálnou léziou, sa uskutoční elektrokonštrukcia.
7) Screening pre STI (chlamydia, bakteriálna vaginóza, HSV a CMV),
8) štúdium hormonálnej aktivity vaječníkov,
Zakázať adBlock!
a obnoviť stránku (F5)
veľmi potrebné
epidemiológia
Rakovina endometria je bežným malígnym novotvarom. V štruktúre onkologických ochorení u žien stojí na druhom mieste. Je to štvrtý najbežnejší typ rakoviny po rakovine prsníka, pľúc a hrubého čreva. Rakovina maternice sa vyskytuje hlavne u postmenopauzálnych pacientov s krvácaním počas tohto obdobia života, je zistená v 10% prípadov. Diagnostické chyby u žien v tomto veku sú spôsobené nesprávnym posúdením krvácania, ktoré sa často vysvetľujú menopauzálnou dysfunkciou.
Rizikové faktory
Riziková skupina zahŕňa ženy, ktoré majú vysokú pravdepodobnosť vzniku malígneho nádoru za prítomnosti určitých ochorení a stavov (rizikové faktory). Riziko vzniku rakoviny maternice môže zahŕňať:
- Ženy v období menopauzy s krvavým vylučovaním z genitálneho traktu.
- Ženy s menštruačnou funkciou po 50 rokoch, najmä s maternicovým myómom.
- Ženy všetkých vekových skupín, ktoré trpia hyperplastickými endometriálnymi procesmi (recidivujúca polypóza, adenomatóza, glandulárna cystická hyperplázia endometria).
- Ženy s poruchami metabolizmu tukov a uhľohydrátov (trpiacich obezitou, cukrovkou) a hypertenziou.
- Ženy s rôznymi hormonálnymi poruchami spôsobujúcimi anovuláciu a hyperestrogenizmus (Stein-Leventhalov syndróm, postpartum neuroendokrinné ochorenia, myóm, adenomyóza, endokrinná sterilita).
Ďalšie faktory prispievajúce k rozvoju rakoviny endometria:
- Estrogénová substitučná liečba.
- Polycystický vaječný jablčný mušt.
- Nedostatok pôrodu v histórii.
- Ranná menarche, oneskorená menopauza.
- Zneužívanie alkoholu.
Príznaky rakoviny maternice
- Beli. Sú to najskoršie dôkazy rakoviny maternice. Leucorea tekutá, vodnatá. Krv sa často pridáva do týchto sekrétov, najmä po cvičení.
- Svrbenie vulvy. Môže sa objaviť u pacientov s rakovinou endometria kvôli podráždeniu vaginálneho výtoku.
- Krvácanie - neskorý príznak, ktorý sa vyskytuje v dôsledku rozpadu nádoru, sa môže prejaviť sekrétami vo forme mäsového "šmolku", roztierania alebo čistej krvi.
- Bolesť - kŕče, spôsobujúce dolné končatiny, sa vyskytujú, keď je vypúšťanie maternice oneskorené. Nudné bolesti, kňučanie, najmä v noci, naznačujú šírenie procesu mimo maternice a vysvetľujú sa stlačením nádorového plexu nervového plexu v panve.
- Zhoršená funkcia susedných orgánov v dôsledku klíčenia nádoru v močovom mechúre alebo konečníku.
- Obezita (zriedkavo strata hmotnosti), cukrovka a hypertenzia sú pre týchto pacientov charakteristické.
Klasifikácia rakoviny fáz maternice FIGO
- 0 - karcinóm preinvaevy (atypická glandulárna hyperplázia endometria)
- 1 - nádor je obmedzený na telo maternice, regionálne metastázy nie sú detegované
- 1a - nádor ohraničený endometriom
- 1b - Invázia myometria do 1 cm
- 2 - nádor postihuje telo a krček maternice, regionálne metastázy nie sú zistené
- 3 - nádor presahuje maternicu, ale nie mimo panvy.
- 3a - nádor infiltruje seróznu membránu maternice a / alebo existujú metastázy v maternici a / alebo v regionálnych lymfatických uzlinách panvy
- 3b - nádor infiltruje panvové vlákno a / alebo metastázy do vagíny
- 4 - nádor sa rozprestiera za malú panvu a / alebo dochádza k klíčeniu močového mechúra a / alebo konečníka
- 4a - Nádor napadá močový mechúr a / alebo konečník
- 4b - nádor akéhokoľvek stupňa lokálneho a regionálneho rozšírenia s detegovateľnými vzdialenými metastázami

Medzinárodná klasifikácia rakoviny maternice systémom TNM
- T0 - primárny nádor nie je detegovaný.
- Tis - preinvazívny karcinóm
- T1 - nádor je obmedzený na telo maternice
- T1a - dutina maternice nie je dlhšia ako 8 cm
- T1b - dutina dutiny dlhšia ako 8 cm
- T2 - nádor sa rozšíri na cervix, ale nie mimo maternicu
- T3 - Nádor presahuje maternicu, ale zostáva v malej panve
- T4 - nádor sa rozšíri na sliznicu močového mechúra, konečníka a / alebo sa rozšíri za panvu
N - regionálne lymfatické uzliny
- Nx - nedostatočné údaje na posúdenie stavu regionálnych lymfatických uzlín
- Nie sú žiadne príznaky metastáz postihujúce regionálne lymfatické uzliny
- N1 - metastázy v regionálnych lymfatických uzlinách
M - vzdialené metastázy
- Mx - Nedostatok údajov na identifikáciu vzdialených metastáz
- M0 - Žiadne príznaky metastáz
- M1 - Existujú vzdialené metastázy
G - histologická diferenciácia
- G1 - Vysoký stupeň diferenciácie
- G2 - Priemerný stupeň diferenciácie
- G3-4 - Nízky stupeň diferenciácie
Existujú obmedzené a rozptýlené formy rakoviny maternice. S obmedzenou formou nádor rastie vo forme polypu, zreteľne vymedzeného z neovplyvnenej mukóznej membrány maternice, s difúziou - rakovinovou infiltráciou sa rozširuje na celé endometrium. Nádor sa najčastejšie vyskytuje v oblasti dna a rohov rúrok maternice. Približne 80% pacientov má adenokarcinóm s rôznym stupňom diferenciácie, u adenokan-tomu (adenokarcinóm s benígnou skvamóznou diferenciáciou) má 8-12%, čo má priaznivú prognózu.
Menej zriedka sa vyskytujúce nádory s horšou prognózou sú karcinóm žalúdočných dlaždicových buniek, v ktorých je zložka dlaždicových buniek podobná karcinómu dlaždicových buniek, prognóza je horšia v dôsledku prítomnosti nediferencovanej žľazovej zložky.
Karcinóm skvamóznych buniek, podobne ako karcinóm s otvorenými bunkami, má veľa spoločného s podobnými cervikálnymi nádormi, vyskytuje sa u starších žien a vyznačuje sa agresívnym priebehom.
Nediferencovaná rakovina sa často vyskytuje u žien starších ako 60 rokov a vyskytuje sa na pozadí atrofie endometria. Má tiež zlú prognózu.
Jednou zo zriedkavých morfologických variantov rakoviny endometria je serózna papilárna rakovina.Morfologicky má veľa spoločného so seróznym rakovinou vaječníkov, vyznačuje sa extrémne agresívnym priebehom a vysokou účinnosťou na metastázu.
Diagnóza rakoviny maternice
Gynekologické vyšetrenie, Pri pohľade pomocou zrkadiel sa objasní stav krčku maternice a povaha výtoku z cervikálneho kanála - vypúšťanie sa uskutoční na cytologické vyšetrenie. Vo vaginálnej (rekto-vaginálnej) štúdii sa venuje pozornosť veľkosti maternice, stavu prídavných látok a cirkulačného tkaniva.
Aspiračná biopsia (cytológia aspirátu z maternice) a štúdium aspiračnej premývacej vody z maternice a krčka maternice. Posledná dávka sa vykonáva v postmenopauzálnom veku, ak neexistuje žiadna možnosť biopsie pri aspirácii a diagnostická kyretáž.
Cytologické vyšetrenie vaginálnych škvŕn odobratých z zadného fornixu, Táto metóda dáva pozitívny výsledok v 42% prípadov.
Napriek malému percentu z pozitívnych výsledkov môže byť metóda široko používaná v polyklinických podmienkach, vylučuje trauma, nestimuluje proces nádoru.
Samostatná diagnostická kyretáž maternice a krčka maternice pod kontrolou hysteroskopie, Odporúča sa získať škrabanie z oblastí, v ktorých sa často vyskytujú procesy predtým: vonkajšie a vnútorné faryngálne oblasti, ako aj uhly rúrok.
hysteroskopia, Metóda pomáha identifikovať rakovinový proces na miestach, ktoré sú ťažké pre kyretáž, umožňuje identifikovať lokalizáciu a prevalenciu nádorového procesu, čo je dôležité pri výbere liečebnej metódy a následnom sledovaní účinnosti radiačnej terapie.
nádorové markery, Na stanovenie proliferačnej aktivity buniek karcinómu endometria je možné stanoviť monoklonálne protilátky Ki-S2, Ki-S4, KJ-S5.
Na zistenie vzdialených metastáz sa odporúčajú röntgenové vyšetrenie hrudníka, ultrazvuk a počítačová tomografia brušných orgánov a retroperitoneálnych lymfatických uzlín.
ultrazvukové vyšetrenie, Presnosť ultrazvukovej diagnostiky je približne 70%. V niektorých prípadoch sa miesto rakoviny nelíši od svalov maternice jeho akustickými vlastnosťami.
Počítačová tomografia (CT), Vedené na vylúčenie metastáz v maternicových prídavných látkach a primárnych mnohopočetných nádorov vaječníkov.
Zobrazenie pomocou magnetickej rezonancie (MPT), MPT v rakovine endometria umožňuje určiť presnú lokalizáciu procesu, odlíšiť štádia I a II od štádia III a IV, rovnako ako určiť hĺbku invázie do myometria a rozlíšiť stupeň I ochorenia medzi ostatnými. MRI je informatívnejšia metóda pri určovaní prevalencie procesu mimo maternice.
Liečba rakoviny maternice
Pri výbere metódy na liečbu pacientov s rakovinou maternice je potrebné zvážiť tri hlavné faktory:
- vek, všeobecný stav pacienta, závažnosť metabolických a endokrinných porúch,
- histologickú štruktúru nádoru, stupeň jeho diferenciácie, veľkosť, lokalizáciu v maternici, prevalenciu nádorového procesu,
- inštitúcia, kde bude liečba vykonávaná (nielen onkologické školenie a chirurgické zručnosti lekára sú dôležité, ale aj vybavenie inštitúcie).
Len pri zohľadnení týchto faktorov je možné vykonať správne stanovenie procesu a primerané ošetrenie.
Asi 90% pacientov trpiacich rakovinou maternice podstúpi chirurgickú liečbu. Zvyčajne vykonajte extirpáciu maternice s prídavnými látkami. Pri otvorení brušnej dutiny sa vykoná audit panvových orgánov a brušnej dutiny a retroperitoneálnych lymfatických uzlín. Navyše vezmite si tampóny z priestoru Douglas pre cytologické výskumy.
Chirurgická liečba rakoviny maternice
Množstvo chirurgického zákroku je určené fázou procesu.
Stupeň 1a: ak je ovplyvnená len endometria, bez ohľadu na histologickú štruktúru nádoru a stupeň jeho diferenciácie sa vykonáva jednoduchá extirpácia maternice s prídavnými látkami bez ďalšej terapie. S nástupom endoskopického chirurgického zákroku v tomto štádiu ochorenia bolo možné vykonať abláciu (diatermokoaguláciu) endometria.
Stupeň 1b: v prípade povrchovej invázie, lokalizácia nádoru malej veľkosti, vysoký stupeň diferenciácie v hornej časti zadnej časti maternice, je vykonaná jednoduchá extirpácia maternice s prídavkami.
Pri invázii až do 1/2 myometria sa uvádzajú stupne diferenciácie G2 a G3, veľká veľkosť nádoru a lokalizácia v dolnej maternici, hysterektómia s prídavkami a lymfadenektómia. Pri absencii metastáz v panvových lymfatických uzlinách po chirurgickom zákroku sa vykonáva endovaginálne vnútrožilové ožarovanie. Ak je lymfadenektómia po chirurgickom zákroku neuskutočniteľná, malo by sa vykonať vonkajšie ožarovanie panvy na celkovú ohniskovú dávku 45-50 Gy.
V štádiu 1b-2a G2-G3, 2b G1 sa maternica vylučuje prídavkami, lymfadenektómia. Pri absencii metastáz lymfatických uzlín a malígnych buniek v peritoneálnej tekutine by sa endovaginálne vnútroočné ožarovanie malo vykonávať s plytkou inváziou po operácii. S hlbokou inváziou a nízkym stupňom diferenciácie nádoru sa uskutočňuje ožarovanie.
Stupeň 3: optimálny objem operácie by sa mal považovať za extirpáciu maternice s prídavkami s lymfadenektómii. Pri identifikácii metastáz vo vaječníkoch je potrebné resektovať väčší omentum. V budúcnosti sa uskutočnilo vonkajšie ožarovanie malej panvy. Ak sú detegované metastázy v paraortických lymfatických uzlinách, odporúča sa ich odstrániť. V prípade, že nie je možné odstrániť metastatické lymfatické uzliny, je potrebné vykonať vonkajšie ožarovanie tejto oblasti. V štádiu IV sa liečba uskutočňuje podľa individuálneho plánu s použitím, ak je to možné, chirurgickej metódy liečby, ožarovania a chemohormonoterapie.
chemoterapia
Tento typ liečby sa vykonáva hlavne v bežnom procese, pri autonómnych nádoroch (hormonálne nezávislých), ako aj pri zisťovaní recidívy ochorenia a metastáz.
V súčasnosti chemoterapia na rakovinu maternice zostáva paliatívna, pretože aj pri dostatočnej účinnosti niektorých liekov je trvanie účinku zvyčajne krátke - až 8-9 mesiacov.
Používajú sa kombinácie takýchto liečiv ako deriváty platiny prvej generácie (cisplatina) alebo druhej generácie (karboplatina), adriamycín, cyklofosfamid, metotrexát, fluorouracil, fosfamid atď.
Do medzioperačných liečiv, ktoré poskytujú úplný a čiastočný účinok vo viac ako 20% prípadov, sa majú spomenúť doxorubicín (adriamycín, rastocín atď.), Pharmaubicín, platinové lieky prvej a druhej generácie (platidiam, cisplatina, platimit, platinol, karboplatina).
Kombinácia adriamycínu (50 mg / m2) s cisplatinou (50-60 mg / m2) poskytuje najväčší účinok - až 60%.
Pri širokej rakovine maternice, jej rekurencie a metastáz, tak v monochemoterapii, ako aj v kombinácii s inými liekmi, sa môže použiť taxol. V mono režime sa taxol používa v dávke 175 mg / m 2 ako 3-hodinová infúzia každé 3 týždne. Pri kombinácii taxolu (175 mg / m2), cisplatiny (50 mg / m2) a epirubicínu (70 mg / m2) sa účinnosť terapie výrazne zvýšila.
Hormonálna liečba
Ak v čase operácie nádor prekročil maternicu, lokálna regionálna chirurgická alebo radiačná expozícia nerieši hlavný problém liečby. Je potrebné použiť chemo a hormonálnu terapiu.
Progestogény sa najčastejšie používajú pri hormonálnej terapii: 17-OPK. Depo-Provera, Provera, Farlugal, Depostate, Megace v kombinácii s alebo bez tamoxifénu.
V prípade metastatického procesu v prípade neúčinnosti liečby progestínom sa odporúča podať zoladek
Akákoľvek konzervácia orgánov je možná len v špecializovanej inštitúcii, kde sú podmienky na vykonanie hĺbkovej diagnostiky pred a počas liečby. Je potrebné mať nielen diagnostické vybavenie, ale aj vysokokvalifikovaný personál vrátane morfológov. To všetko je potrebné na včasné zistenie neúčinnosti liečby a následnej operácie. Okrem toho je potrebné neustále dynamické pozorovanie. Možnosti hormonálnej liečby minimálneho rakoviny endometria u mladých žien užívajúcich progestogény: 17-OPK alebo depo-provera v kombinácii s tamoxifénom. So stredným stupňom diferenciácie sa používa kombinácia hormonálnej terapie a chemoterapie (cyklofosfamid, adriamycín, fluorouracil alebo cyklofosfamid, metotrexát, fluorouracil).
Hormonálna terapia sa odporúča menovať pacientov s vysokým alebo stredným stupňom diferenciácie nádoru. S vysokým stupňom diferenciácie nádoru, povrchovou inváziou nádoru do myometria, lokalizáciou nádoru v dolnej alebo hornej 2/3 maternice. pacient je vo veku do 50 rokov bez metastáz - hormonálna liečba sa vykonáva v priebehu 2 - 3 mesiacov Ak nie je účinok, je potrebné prejsť na chemoterapiu.
Ktoré ženy sú ohrozené
Ukazuje sa, že vstup do rizikovej skupiny nie je taký ťažký. Uterinné fibroidy sú bežné a podľa klinických štúdií je približne napríklad všetkých gynekologických ochorení. Predpokladá sa však, že klinické štúdie nezahŕňajú všetky prípady maternicových fibroidov a skutočná hodnota je oveľa vyššia.
Ženy v neskorom reprodukčnom veku av predmenopauzálnom veku sú najviac ohrozené. Nedávno sa u žien vo vekovej skupine 30-33 rokov začali čoraz častejšie objavovať príznaky maternicových fibroidov. Vo veku 30 rokov sa fibroidy maternice objavujú v priemere v 1,0 až 1,5% prípadov.
Existuje vysoké riziko ochorenia u žien, u ktorých sa vyskytli prípady myómov, ako aj u obéznych a kardiovaskulárnych ochorení. Čo je tento nádor?
Známky maternicových fibroidov
Ide o benígny neoplazmus vo forme zaoblených uzlov. Uzol môže byť jeden, ale častejšie je viac. Uzly sa líšia veľkosťou, hmotnosťou a rýchlosťou rastu. Uzol môže byť taký veľký ako borovicový orech, alebo môže rásť až do veľkosti kokosového orecha. Rast sa vyskytuje nerovnomerne: nádor môže byť dlhý čas malý a neobťažuje sa a potom v prítomnosti provokujúceho faktora môže začať rýchlo rásť. Veľké maternicové fibroidy môžu stláčať susedné orgány, spôsobiť bolesť a sú indikáciou pre operáciu.
Rast nádoru môže interferovať s oplodnením vajíčka a spôsobiť neplodnosť.
Miesto tvorby uzlov je buď telo maternice, alebo maternicový kmeň maternice. V tele maternice sa uzliny objavujú a rastú v 95 prípadoch zo 100. Cervikálne fibroidy sa vyskytujú oveľa menej často: iba v 5 prípadoch zo 100 prípadov.
Čo cíti žena, ak má nádor?
Symptómy maternicových fibroidov
Ochorenie u žien rôzneho veku s rôznym priebehom ochorenia je charakterizované rôznymi príznakmi.
V prvých štádiách as malými rozmermi uzlín môžu príznaky úplne chýbať. Žena nemá pocit bolesti a môže zistiť prítomnosť fibroidov v tele maternice len počas návštevy gynekológa a ďalšieho vyšetrenia. V tejto fáze je to najjednoduchšie liečiť.
Symptómy sa môžu objaviť pri progresii ochorenia. Medzi najbežnejšie patria:
- Dlhá a bohatá menštruácia.
- Bolesť počas menštruácie.
- Pozorovanie medzi cyklami.
- Nízka bolesť chrbta.
- Zápcha a časté močenie.
- Vytrháva bolesti v dolnom bruchu.
- Nízky hemoglobín.
- Zvýšte veľkosť brucha.
Materské fibroidy môžu mať komplikáciu - nekrózu maternice.Jeho príznaky sú ostrý bolesť a vysoká horúčka. Prečo je reprodukčné zdravie ženy narušené?
Príčiny maternicových fibroidov
Predpokladá sa, že hlavným faktorom vyvolávajúcim nástup a vývoj choroby je nerovnováha hormónov - estrogén a progesterón. Je to ten, ktorý vedie k ťažkému a dlhotrvajúcemu krvácaniu počas menštruácie.
Príčinou maternicových fibroidov môže byť prítomnosť žien potratov a škrabania v histórii.
Predpokladá sa, že príčinou chorôb žien je nechuť mužov. Ak žena začne žiť sexuálnym životom neskôr ako 28 rokov, nedarí dieťaťu až do tohto veku alebo jej sexuálny život je nepravidelný, to negatívne ovplyvňuje jej reprodukčné zdravie, čo sa nedá povedať o ženách, ktoré majú pravidelný sexuálny partner a do veku 28 rokov sa stali matkami , Nedávno medzi príčiny vzniku nádoru sa hovorí stres ženy v práci a doma, ako aj jej nespokojnosť s osobným životom. Je lepšie, samozrejme, pokúsiť sa zlepšiť vzťahy s mužmi, ako liečiť myóm.
Pozorovania u žien s diagnózou maternicových fibroidov ukázali, že tehotenstvo vedie k rastu nádoru. Zväčšený uzol môže spôsobiť potrat a predčasnú prácu. Preto tehotenstvo, ktoré sa vyskytuje u ženy s myómom, by malo byť pod dohľadom lekárov. A pri plánovaní tehotenstva je lepšie sa otestovať vopred a ak sa zistia fibroidy, vyliečiť ju pred začiatkom počatia.
Čo robiť, ak je myóm zistený?
Liečba maternicových fibroidov
Liečba závisí od veku ženy, od veľkosti nádorových uzlín a od nástupu príznakov.
Uterinné fibroidy sa ľahšie liečia v počiatočných štádiách vývoja.
Ak je nádor malý, nie je bolesť a krvácanie, potom sú predpísané lieky, ktoré normalizujú hormonálne pozadie tela ženy. Sú schopní zastaviť rast nádoru, ale nevedú k jeho eliminácii. Používanie liekov sa vykonáva v priebehu 3-6 mesiacov a môže byť sprevádzané vedľajšími účinkami: častými zmenami nálady, potenie, bolesťami hlavy a niekoľkými ďalšími.
Po ošetrení každých šesť mesiacov by sa malo vykonať ultrazvuk a stav ženy by sa mal monitorovať, pretože riziko obnovenia fibroidov po liečbe zostáva. Ak je nádor veľký a príznaky ochorenia sú jasne vyjadrené, to znamená, že dochádza k hojnej strate krvi a rýchlemu rastu uzlín, ako aj v prípade neúčinnej hormonálnej liečby, je predpísaný chirurgický zákrok. V závislosti od zložitosti priebehu ochorenia môže byť maternica počas operácie uložená alebo odstránená. V Európe sa odstráni takmer 70% žien, ktoré už opustili reprodukčný vek. Ženy, ktoré sú v plodnom veku a ešte nenarodili, sa snažia udržať maternicu. Obnova po operácii nastáva pomerne rýchlo. Po liečbe majú ženy obmedzenie: opaľovanie v soláriu a priamemu slnečnému žiareniu je nežiaduce, je lepšie vyhnúť sa návšteve sauny a masáž brucha a dolnej časti chrbta.
Existuje množstvo rastlín a produktov, ktoré majú pozitívny účinok na liečbu. Nerapracujú lieky, ale počas liečby dokážu vytvoriť priaznivé pozadie. Z rastlín možno nazvať ovos, pšenicu, sladovnicu a z produktov - jablká, granátové jablká a mrkva.
Vzhľadom na to, že dôvodom chirurgického zákroku je už pokročilý štádiu ochorenia, včasná detekcia môže byť hlavným spôsobom účinného liečenia. Preto, aby sa zachovala jej reprodukčná sústava, je dôležité, aby žena pravidelne navštevovala lekára a urobila ultrazvukové vyšetrenie maternice a ak sa zistia nepriaznivé príznaky, okamžite dostanete liečbu.
Cervikálne vlastnosti
Cervix je spodná časť maternice. Vo svojom strede prechádza kanál nazvaný krčka maternice. Jeho jeden koniec sa otvára do maternice a druhý do vagíny. Iba tretina celého krku je viditeľná pri pohľade na gynekologickú stoličku.Väčšina z nich je skrytá. Počas života žien sa neustále mení krk. Na spoji dvoch typov epitelu sa nachádza špeciálna zóna, ktorá sa nakoniec presunie do cervikálneho kanála. Táto zóna transformácie je najzraniteľnejšia voči všetkým nepriaznivým faktorom. Práve z toho začínajú predovšetkým prekancerózne a rakovinové zmeny.
Erozia krku a rakovina
Často môžete počuť diagnózu "krčnej erózie". Toto je nepresný termín. Najčastejšie to znamená ektopické ochorenie - stav, ktorý je normou pre 25% mladých žien. S touto vlastnosťou je valcovitý epitel spojený s cervikálnym kanálom a je umiestnený na viacvrstvovej vrstve. Transformačná zóna sa v dôsledku toho posúva smerom von. Vo väčšine prípadov nevyžaduje ektopická liečba, nemá žiadne príznaky a určite nie je prekancerózny stav. Jediné odporúčanie: pravidelné monitorovanie gynekológom.
Rakovina krku maternice - rizikové faktory
Rizikový faktor - Toto je akýkoľvek jav, ktorý ovplyvňuje pravdepodobnosť vzniku ochorenia, ako je rakovina.
Rôzne typy rizika sú charakteristické pre rôzne typy rakoviny. Napríklad vystavenie silnému slnečnému žiareniu na pokožke môže viesť k melanómu. Fajčenie je rizikovým faktorom pre širokú škálu druhov rakoviny. Avšak prítomnosť tohto faktora a dokonca niekoľko podobných faktorov neznamená vývoj ochorenia.
Šanca na rozvoj rakoviny krčka maternice sa zvyšuje pri vystavení určitým rizikovým faktorom. Pri absencii týchto faktorov je malígny nádor u žien zriedkavý.
Napriek tomu, že rizikové faktory zvyšujú pravdepodobnosť vzniku nádoru, mnoho žien nikdy nedostane túto chorobu. Vzhľadom na vývoj rakoviny alebo zmeny nádorov nie je možné nikdy jednoznačne povedať, že boli spôsobené jedným alebo iným rizikovým faktorom.
Keď hovoríme o rizikových faktoroch, je veľmi dôležité pochopiť, že sme schopní niektoré z nich zmeniť alebo vylúčiť, napríklad prestať fajčiť alebo vyliečiť infekciu HPV. Ďalšie faktory, ako napríklad vek alebo rodinná anamnéza, sa nemôžeme meniť. Avšak vedomosti o rizikových faktoroch, ktoré nemožno vylúčiť, sú mimoriadne dôležité, pretože ich prítomnosť podporuje ženy, aby sa pravidelne vyšetrovali na včasné zistenie rakoviny krčka maternice.
RIZIKOVÉ FAKTORY VÝVOJU rakoviny maternicového krčka maternice sú:
Infekcia ľudského papilomavírusu
Infekcia ľudského papilomavírusu (PVI) - To je najdôležitejší rizikový faktor rakoviny krčka maternice.

Ľudský papilomavírus (HPV) - Skupina viac ako 100 príbuzných vírusov, ktoré infikujú bunky pokožky, vonkajších genitálií, konečníka, ústnej dutiny a hltanu. Vírusy sa nerozširujú do krvi a vnútorných orgánov, ako je srdce alebo pľúca. Papilomavírus dostal svoje meno pre svoju schopnosť tvoriť rastliny, ktoré sa nazývajú papilómy, všeobecne známe ako bradavice.
Rôzne typy HPV postihujú rôzne časti tela. Niektoré z nich spôsobujú bežné bradavice na rukách a nohách, iné ovplyvňujú pery alebo jazyk. Určité typy HPV sú zodpovedné za výskyt bradavíc na ženských a mužských vonkajších pohlavných orgánoch alebo v oblasti konečníka. Takéto rastliny sa sotva rozlišujú voľným okom alebo dosahujú priemer niekoľkých centimetrov. Sú známe ako genitálne bradavice. Vo väčšine prípadov sú za vývoj takýchto zmien zodpovedné typy HPV 6 a HPV 11. Oni sú nazývaní vírusy. nízke onkogénne riziko pretože zriedkavo spôsobujú rakovinu.
Určité typy HPV sa nazývajú vírusy s vysokým rizikom onkogénneho rizika, pretože sú úzko spojené s vývojom rakoviny, vrátane rakoviny krčka maternice, rakoviny vulvy a vagíny u žien, rakoviny penisu u mužov a rakoviny análneho kanála a úst u žien a mužov , Lekári sa domnievajú, že HPV infekcia nastane skôr, ako sa vyvinie rakovina krčka maternice.Vírusy s vysokým rizikom zahŕňajú HPV 16, HPV 18, HPV 31, HPV 33 a HPV 45, ako aj niektoré ďalšie typy. Asi 2/3 prípadov rakoviny krčka maternice je spojených s HPV 16 a HPV 18.
Výskum rizikových faktorov rakoviny krčka maternice v posledných 5 rokoch zohráva dominantnú úlohu pri indukcii rastu nádorov vírusy ľudského papilomavírusu (HPV), najmä typu 16,18. Početné štúdie ukazujú, že existuje tendencia k zvýšeniu počtu preukázaných prípadov dysplázie, intraepiteliálneho rakoviny a cervikálnych infekcií spojených s vírusom ľudskej papilomatózy.
Infekcia spôsobená HPV je dosť bežná a vo väčšine ľudí sa telo samo dokáže vyrovnať s infekciou. Niekedy sa však infekcia nelieči a stáva sa chronickou. Chronická infekcia, najmä ak je spôsobená vysokým onkogénnym rizikom HPV, môže v konečnom dôsledku viesť k malígnym nádorom, ako je rakovina krčka maternice.
Napriek tomu, že HPV sa prenáša sexuálne (vrátane vaginálneho, análneho a orálneho pohlavia), pohlavný styk nie je potrebný na infekciu. Pri šírení vírusu z jednej osoby na druhú je potrebné len kontakt s pokožkou s oblasťou, kde sa nachádzajú bradavice. Je možné, že HPV je schopný šíriť sa na kožu a sliznice: napríklad infekcia začína v krčku maternice a potom ide do vagíny. Jediným spôsobom, ako úplne zabrániť infekcii AVI análnej oblasti alebo vonkajších genitálií, je nedostatok kontaktov chorých s týmito oblasťami.
Onkocytológia škvŕn vám umožňuje posúdiť zmeny v bunkách krčka maternice pod vplyvom HPV. Modernejšie testy detegujú samotnú infekciu detekciou DNA fragmentov vírusu v bunkách. Test na detekciu HPV sa používa aj v prípadoch, keď sa výsledky otisku na onkocytológii len mierne odchyľujú od normy. Ak štúdia odhalí vysoký vírus onkogénneho rizika, potom žena môže potrebovať úplné vyšetrenie vrátane kolposkopie. Napriek tomu, že dnes nie je možné vyliečiť PVI, existujú metódy na liečbu kondylómov a abnormálneho rastu buniek pod vplyvom vírusu.
Riziko vzniku rakoviny krčka maternice u žien, ktoré fajčia, je takmer dvakrát vyššie ako u nefajčiarov.

Cigaretový dym obsahuje mnoho chemických látok spôsobujúcich rakovinu, ktoré postihujú nielen pľúca. Tieto škodlivé zlúčeniny sa vstrebávajú cez cievy v pľúcach a šíria sa cez krv v celom tele.
Fajčenie žien v cervikálnom hlieni detekuje vedľajšie produkty spaľovania tabaku. Vedci sa domnievajú, že tieto látky poškodzujú DNA buniek sliznice krčka maternice a ovplyvňujú vývoj rakoviny. Fajčenie navyše znižuje účinnosť imunitného systému v boji proti HPV.
Imunosupresia (imunosupresia)
Vírus ľudskej imunitnej nedostatočnosti (HIV), ktorý spôsobuje AIDS, poškodzuje imunitný systém a zvyšuje riziko vzniku infekcie ľudského papilomavírusu. To pomáha vysvetliť vysoké riziko vzniku rakoviny krčka maternice u žien s AIDS.
Vedci sa domnievajú, že práca imunitného systému pomáha zničiť rakovinové bunky a spomaľuje ich rast a šírenie. U žien s infekciou HIV dochádza k výraznejšej rakovine invazívnej rakoviny.
Vysoké riziko vzniku rakoviny krčka maternice zahŕňa aj ženy, ktoré dostávajú lieky na potlačenie imunity, napríklad pri liečbe autoimunitných ochorení (choroby, pri ktorých imunitný systém vníma vlastné tkanivá tela ako cudzie a napadne ich), ako aj po transplantácii orgánov.
chlamýdie - To sú pomerne bežné baktérie, ktoré infikujú reprodukčný systém. Prenášajú sa prostredníctvom sexuálneho kontaktu. Chlamýdiová infekcia môže spôsobiť zápal panvových orgánov, čo vedie k neplodnosti.
Niektoré štúdie ukazujú, že riziko vzniku rakoviny krčka maternice je vysoké u žien, u ktorých krv vykazuje príznaky predchádzajúcej alebo súčasnej infekcie (v porovnaní s ženami s normálnymi výsledkami testov). Chlamýdiová infekcia u žien môže byť asymptomatická. Žena ju nemusí vôbec vedieť, kým sa nedosiahnu výsledky laboratórnych testov.
Nedostatok čerstvého ovocia a zeleniny v strave môže zvýšiť riziko rakoviny krčka maternice. Pravdepodobnosť adenokarcinómu krčka maternice je vysoká u obéznych žien.
Perorálne antikoncepčné pilulky (antikoncepčné pilulky)
Dôkazy naznačujú, že dlhodobé užívanie perorálnej antikoncepcie (OC) môže zvýšiť riziko vzniku rakoviny krčka maternice.

Výskumníci sa domnievajú, že čím dlhšie žena užíva tieto lieky, tým väčšie riziko rakoviny. Avšak po zrušení OK sa riziko ochorenia postupne znižuje. Nedávna štúdia ukázala, že riziko rakoviny krčka maternice u žien, ktoré užívali antikoncepciu viac ako päť rokov, sa zdvojnásobilo. Avšak 10 rokov po ukončení liečby sa riziko znížilo na normálne.
Podľa odporúčaní Americkej rakovinovej spoločnosti by sa lekár mal sústrediť na diskusiu o výhodách a možných rizikách užívania OC s ženou.
Ak existuje niekoľko sexuálnych partnerov na prevenciu sexuálne prenosných chorôb, žena by mala používať bariérovú antikoncepciu (kondómy) bez ohľadu na to, aké iné antikoncepcie používa.
Viacnásobné tehotenstvo
Riziko vzniku rakoviny krčka maternice je vysoké u žien, ktoré sa narodili trikrát alebo viackrát. Dôvod pre to nie je pre vedcov jasný.
Podľa jednej teórie je to výsledok nechráneného pohlavného styku, ktorý je potrebný na počatie a súčasne môže vystaviť ženu HPV. Okrem toho štúdie poukazujú na hormonálne zmeny počas tehotenstva, ktoré zvyšujú náchylnosť na infekciu ľudským papilomavírusom alebo výskyt nádorov.
Ďalší vedci sa domnievajú, že tehotná žena má oslabený imunitný systém, vďaka čomu je ľahšie spôsobiť PVI a zhubné nádory.
Mladý vek prvého plnoletého tehotenstva
Ženy, ktoré najprv otehotneli vo veku 17 rokov a menej, pravdepodobnosť výskytu rakoviny krčka maternice v priebehu života sú takmer dvojnásobne vyššie ako u žien, ktoré v čase vzniku prvého tehotenstva dosiahli 25 rokov alebo viac.
Nedostatok finančných prostriedkov je tiež rizikovým faktorom rakoviny krčka maternice. Mnohé ženy s nízkym príjmom nedostávajú plné množstvo starostlivosti vrátane skríningu onkocytológie. To znamená oneskorenú liečbu premenlivých zmien v krčku maternice.
DES - Jedná sa o hormonálnu drogu, ktorá bola v Spojených štátoch predpísaná pre niektoré ženy s hrozbou potratov v rokoch 1940 až 1971.
U žien, ktorých matky užívali DES počas tehotenstva, sa objavil číry adenokarcinóm buniek vagíny alebo krčka maternice častejšie, než by sa dalo očakávať. Tento typ rakoviny u žien, ktoré neboli vystavené pôsobeniu DES, je veľmi zriedkavý. Pre 1000 žien, ktorých matky užívali DES počas tehotenstva, existuje jeden prípad adenokarcinómu. To znamená, že 99,9% dievčat DES zostalo zdravé.
Najčastejšie sa vyskytuje jasný bunkový adenokarcinóm súvisiaci s príjmom DES vo vagíne ako v krčku maternice. Riziko je navyše najvyššie v prípadoch, keď matky pacientky dostali liek v prvom trimestri tehotenstva. Priemerný vek žien v čase detekcie jasného bunkového adenokarcinómu súvisiaci s expozíciou DES je 19 rokov.
Keďže používanie DES počas tehotenstva bolo zakázané v roku 1971, najmladšia "DES-dievčatá" je už 35 rokov. To znamená, že prekročili vek s najvyšším rizikom vzniku nádoru.A napriek tomu neexistuje žiadna bezpečná veková hranica pre rozvoj nádoru spojeného s DES. Lekári nevedia presne, ako dlho trvá riziko adenokarcinómu.
Dievčatá DES majú tiež vysoké riziko spinocelulárneho karcinómu a prekanceróznych zmien v krčku maternice spojenej s HPV.
Prítomnosť rakoviny krčka maternice u príbuzných
Rakovina krčka maternice v niektorých rodinách môže byť zdedená. Ak vaša matka alebo sestra mali tento nádor, potom máte osobne šancu na rozvoj rakoviny krčka maternice o faktor 2-3, v porovnaní s rodinami, kde sa nádor nevyskytuje.
Niektorí vedci sa domnievajú, že v takýchto rodinách je zdedená určitá tendencia, čo spôsobuje zníženú rezistenciu ženského tela na HPV. Na druhej strane ženy z tej istej rodiny s pacientom, ktorý má rakovinu krčka maternice, majú jeden alebo viac ne-genetických rizikových faktorov opísaných vyššie.
+7 495 66 44 315- kde a ako vyliečiť rakovinu
Dnes v Izraeli môže byť rakovina prsníka úplne vyliečená. Podľa izraelského ministerstva zdravotníctva je 95% mier prežitia tejto choroby v súčasnosti v Izraeli. Toto je najvyššia hodnota na svete. Na porovnanie: podľa Národného registra pre rakovinu sa výskyt v Rusku v roku 2000 zvýšil o 72% v porovnaní s rokom 1980 a miera prežitia je 50%.
Doterajší stav liečby klinicky lokalizovaného rakoviny prostaty (tj obmedzený na prostatu), a preto liečiteľný, sa považuje buď za rôzne chirurgické metódy, alebo za radiačné terapeutické metódy (brachyterapia). Náklady na diagnostiku a liečbu rakoviny prostaty v Nemecku sa budú pohybovať od 15 000 € do 17 000 €
Tento typ chirurgickej liečby bol vyvinutý americkým chirurgom Frederick Mos a úspešne sa používal v Izraeli za posledných 20 rokov. Definícia a kritériá operácie podľa metódy Mos vyvinula americká akadémia operácie Mosa (ACMS) v spolupráci s Americkou akadémiu dermatológie (AAD).
- Rakovina prsníka
- rakoviny
- vaječníky
- Ovarie - typy nádorov
- Ovarie - epiteliálne nádory
- Ovarie - nádory zárodočných buniek
- Ovarie - stromálne nádory
- Ovarie - cysty
- Ovary - rakovina
- Štatistiky rakoviny vaječníkov
- Rakovina vaječníkov - rozdiely
- Rakovina vaječníkov - príčiny
- Rakovina vaječníkov - rizikové faktory
- Rakovina vaječníkov - príznaky
- Rakovina vaječníkov - včasná detekcia
- Rakovina vaječníkov - diagnostika
- Rakovina vaječníkov - histologické klasifikácie
- Rakovina vaječníkov - klinická klasifikácia
- Rakovina vaječníkov - klasifikácia podľa systému TNM
- Rakovina vaječníkov - postupné prežitie
- Liečba rakoviny vaječníkov
- Rakovina vaječníkov - chirurgická liečba
- Rakovina vaječníkov - chemoterapia
- Cieľová liečba rakoviny vaječníkov
- Rakovina vaječníkov - hormonálna liečba
- Rakovina vaječníkov - rádioterapia
- Rakovina vaječníkov - klinické štúdie
- Rakovina vaječníkov - komplementárna a alternatívna liečba
- Invazívny epiteliálny karcinóm vaječníkov - postupné liečenie
- Nízke potenciálne malígne epiteliálne nádory - liečba
- Tumory ováriových zárodočných buniek - liečba
- Ovariálne stromálne nádory - liečba
- Rakovina vaječníkov - po liečbe
- Rakovina vaječníkov - liečba nefunguje
- Rakovina vaječníkov - prevencia
- Rakovina vaječníkov - otázky lekárovi
- Rakovina vaječníkov - nová v výskume
- maternica
- Uterus - nádory
- Materka - rakovina
- Rakovina maternice - príznaky
- Rakovina maternice - spôsoby šírenia
- Rakovina maternice - diagnostika
- Rakovina maternice - morfologická klasifikácia
- Rakovina maternice - klinická klasifikácia
- Rakovina maternice - klasifikácia TNM
- Rakovina maternice - zoskupená postupne
- Rakovina maternice - liečba
- Rakovina maternice - výsledky liečby
- čapík
- Cervix - rakovina
- Štatistiky rakoviny krčka maternice
- Rakovina krčka maternice - príčiny
- Rakovina krčka maternice - rizikové faktory
- Rakovina krčka maternice - príznaky
- Rakovina krčka maternice - včasná detekcia
- Rakovina krčka maternice - diagnostika
- Rakovina krčka maternice - výskum pre podozrenie na rakovinu
- Rakovina krčka maternice - prevencia
- Rakovina krčka maternice - morfologická klasifikácia
- Rakovina krčka maternice - klasifikácia fázy
- Rakovina krčka maternice - prežitie scény
- Liečba rakoviny krčka maternice
- Rakovina krčka maternice - chirurgická liečba
- Rakovina krčka maternice - liečba žiarením
- Rakovina krčka maternice - chemoterapia
- Rakovina krčka maternice - terapia chemoradiáciou
- Rakovina krčka maternice - liečba štetinami na onkocytológiu
- Rakovina krčka maternice - postupné liečenie
- Rakovina krčka maternice - klinické štúdie
- Rakovina krčka maternice - po liečbe
- Rakovina krčka maternice - liečba nefunguje
- Rakovina krčka maternice - životný štýl
- Rakovina krčka maternice - emocionálne zdravie
- Rakovina krčka maternice - Otázky pre lekára
- Rakovina krčka maternice - nová v oblasti výskumu
- vagína
- Vagina - benígne nádory
- Vagína - zhubné nádory
- Diagnóza vaginálneho karcinómu
- Vaginálna rakovina - klasifikácia
- Vaginálna liečba rakoviny
- vulva
- Vulva - benígne nádory
- Vulva - pozadia a prekancerózne ochorenia
- Vulva - rakovina
- Vulvar rakoviny - príznaky
- Vulvar rakovina - diagnostika
- Rakovina vulvy - klasifikácia postupne
- Vulvar rakovina - medzinárodná klasifikácia podľa systému TNM
- Rakovina Vulvar - zoskupená podľa klinických štádií
- Vulvar liečba rakoviny
- Rakovina pľúc
- Rakovina prostaty
- Rakovina močového mechúra
- Rakovina obličiek
- Rakovina pažeráka
- Rakovina žalúdka
- Rakovina pečene
- Rakovina pankreasu
- Kolorektálny karcinóm
- Rakovina štítnej žľazy
- Rakovina kože
- Rakovina kostí
- Mozgové nádory
- Cyber nožová liečba rakoviny
- Nano-nôž pri liečbe rakoviny
- Liečba rakoviny pomocou protónovej terapie
- Liečba rakoviny v Izraeli
- Liečba rakoviny v Nemecku
- Radiológia v liečbe rakoviny
- Rakovina krvi
- Úplné vyšetrenie tela - Moskva
Cyber nožová liečba rakoviny
Technológia CyberKnife bola vyvinutá skupinou lekárov, fyzikov a inžinierov na Stanfordskej univerzite. Táto metóda bola schválená FDA pre liečbu intrakraniálnych nádorov v auguste 1999 a pre nádory vo zvyšku tela v auguste 2001. Začiatkom roka 2011. pôsobilo okolo 250 inštalácií. Systém je aktívne distribuovaný na celom svete.

Liečba rakoviny pomocou protónovej terapie
PROTON THERAPY - rádiochirurgia protónového lúča alebo silne nabitých častíc. Voľne sa pohybujúce protóny sa extrahujú z vodíkových atómov. Na tento účel slúži zvláštne zariadenie na oddelenie negatívne nabitých elektrónov. Zvyšné pozitívne nabité častice sú protóny. V urýchľovači častíc (cyklotrón) sa protony v silnom elektromagnetickom poli urýchľujú pozdĺž špirálovej dráhy na obrovskú rýchlosť rovnajúcu sa 60% rýchlosti svetla - 180 000 km / s.
Rakovina a prenos HPV
Rakovina krčka maternice je jednou z ochorení, ktoré možno ľahšie predchádzať než liečbe. Veľkým úspechom vo vede bolo objavenie vírusovej povahy tohto rakovinového procesu. Predpokladá sa, že ide o ľudskú infekciu papilomavírusu, ktorá spôsobuje prekancerózne zmeny, prípadne vedie k malígnemu nádoru.
V súčasnosti bolo identifikovaných viac ako 100 typov HPV, ktoré môžu žiť u ľudí. Ale nie všetky sú rizikovým faktorom pre rozvoj rakoviny krčka maternice. Všetky vírusy sú bežne rozdelené do skupín s vysokým, stredným a nízkym potenciálom na onkogén:
- Nízke riziko: 6, 11, 42, 43, 44 typov HPV (spôsobujú genitálne bradavice, nezvyšujú výskyt rakoviny)
- Priemerné riziko: 31, 33, 35, 51 a 52 typov (často spôsobujú dyspláziu, oveľa menej často - rakovina)
- Vysoké riziko: 16, 18, 39, 45, 50, 53, 55, 56, 58, 59, 64, 68 typov (nájdených v 99% prípadov rakoviny krčka maternice)
Vo väčšine prípadov HPV zmizne sama o sebe v priebehu 1-2 rokov bez toho, aby viedla k významným zmenám. A len príležitostne to spôsobuje chronickú, dlhotrvajúcu infekciu, ktorá vedie k dyspláziám a spôsobuje rakovinu krčka maternice. Predpokladá sa, že čím je mladšia žena, tým rýchlejšie sa uzdravuje. Preto sa u dievčat definícia vírusu pomocou PCR považuje za nevhodnú.Zvyčajne sa vykonáva HPV test na zmeny (leukoplakia, dysplázia) detegované náterom a kolposkopiou, ako aj príznaky rakoviny krčka maternice.
Fakty o HPV
- Infekcia vírusom ľudského papilómu, ktorý spôsobuje rakovinu, sa vyskytuje sexuálne, častejšie u mladých mužov a žien.
- Odhaduje sa, že 50% všetkých sexuálne aktívnych ľudí bolo aspoň raz v živote vystavených tejto infekcii.
- Vo väčšine prípadov vírus vrátane onkogénnej skupiny opúšťa telo samostatne počas 1-2 rokov.
- Neexistujú žiadne lieky, ktoré by efektívne pomohli zbaviť sa vírusu.
- Jediným spôsobom, ako chrániť proti vysokej onkogénnej rakovine HPV a krčka maternice, je očkovanie.
- Skúmanie žien do veku 30 rokov na HPV nie je vhodné (pretože choroba prechádza sama).
Skoré príznaky rakoviny krčka maternice:
Oni majú zvyčajne vodnatý charakter, majú farbu "mäsok slop", majú osobitnú vôňu. Takéto vypúšťanie nastane, ak nádor rastie na veľkú veľkosť a postupne sa rozpadne.
Prebiehajúce prípady
- Známky intoxikácie nádorov: drastická strata hmotnosti, strata chuti do jedla, konštantná horúčka, únava, anémia
- Porušenie močenia a pohyby čriev: krv v moči, krv vo výkaloch, zápcha.
- Dribling moču alebo výkalov z vagíny (keď nádor napadne stenu močového mechúra a čriev tvoriť píšťaly)
- Opuch nôh, dýchavičnosť
Cervikálne nádory sa môžu skladať z rôznych tkanív, tvorených v rôznych častiach tela, majú rôzne malignity.
- Preinvazívna rakovina
- Skvamocelulárny karcinóm
- Rakovina žliaz (adenokarcinóm)
- Iné druhy rakoviny (vrátane nediferencovaných)
Preinvazívna rakovina (in situ, dysplázia triedy 3, CIN 3)
Rakovina "na mieste" alebo rakovina in situ - rôzne názvy pre rovnakú patológiu. V tomto prípade bunky pokrývajúce krk majú príznaky malignity. Ale nezačnú hlboko do stromy. Preto neexistujú žiadne metastázy. Vzhľadom na to, že v tomto štádiu nie sú žiadne príznaky rakoviny krčka maternice, možno ich zistiť len pravidelným vyšetrením lekárom. V priebehu času sa rakovina "na mieste" zmení na mikroinvazívny a potom na metastatickú rakovinu.
Mikroinvazívna rakovina
Odborníci často odlíšia určitú formu cervikálnych nádorov - mikroinvazívnu rakovinu, ktorá zodpovedá štádiu Ia. Toto už nie je rakovina in situ, pretože nádorové bunky prenikli do stromy. Avšak táto invázia nepresahuje 5 mm a veľkosť samotného nádoru je 1 cm alebo menej. V tomto prípade je rakovina zvyčajne nízky-agresívna, nemá metastázu a je veľmi dobre liečená.
Invazívny karcinóm krčka maternice
Ak nádor prenikne hlboko do tkaniva, potom sa nazýva invazívny. Je to počas jej prvých príznakov rakoviny krčka maternice. Takáto rakovina je ľahšie si všimnúť, keď ju vyšetruje gynekológ, okrem toho má charakteristické vlastnosti škvŕn a kolposkopie. V prípadoch pokročilého rakovinového procesu sa môžu objaviť jasné znaky.
Vo svojej forme sú cervikálne nádory rozdelené do troch skupín:
Táto rakovina rastie vo vnútri cervikálneho kanála, akoby do lúmenu krčka maternice. Môže sa zistiť pri pohľade na gynekologickú stoličku: často visí z krku vo forme polypu s tvarom karfiolu. Takéto nádory sa považujú za menej agresívne, neskôr metastázujú a majú lepšiu prognózu.
Tieto nádory rastú hlboko do krku. Mimo to vyzerajú malé, ale v hrdle tkanív sa tvoria ulcerácie a rozpad. V takýchto prípadoch choroba prúdi agresívnejšie, prognóza je menej priaznivá.
Cervikálna fáza
Štatistické údaje o výskyte nezahŕňajú preinvazívnu rakovinu (in situ). Táto fáza rakoviny krčka maternice sa často kombinuje s dyspláziou 3. stupňa, pretože liečba je absolútne identická. Pre nádory, ktoré prenikli hlbšie, bola vytvorená špeciálna klasifikácia. Umožňuje určiť prognózu a spôsob liečenia ochorenia
Stupeň I: Tumor neprekračuje maternicu.
- IA - nádor prenikajúci menej ako 5 mm
- IB - nádor, ktorý prenikol hlbšie ako 5 mm
Stupeň II - nádor, ktorý sa rozšíril mimo maternicu (ale neovplyvňuje steny panvy a dolnú tretinu vagíny)
Stupeň III - nádor, ktorý sa rozšíril na steny panvy alebo dolnej tretiny vagíny
Štádium IV - nádor, ktorý prenikol za panvu alebo klíčenec, konečník.
Diagnóza rakoviny krčka maternice
- Cytologické vyšetrenie (onkocytologický náter)
Pap smear je globálny štandard pre skríning rakoviny krčka maternice. Pomocou špeciálnej špachtle sa bunky odoberajú z povrchu krku. Po štúdiu pod mikroskopom uzatvárajú o svojej štruktúre. Zápalové zmeny, rôzne atypie (vrátane závažnej dysplázie) a rakovinové elementy sa nachádzajú v nátere. Ak sú podozrivé na výsledky predkarcinómov a rakoviny, predpísané sú ďalšie metódy výskumu. 
Kolposkop - špeciálne zariadenie, ktoré umožňuje zväčšiť obraz krčka maternice a študovať štruktúru buniek a ciev. Skúmanie krčka maternice s kolposkopom je obzvlášť dôležité v počiatočných štádiách rakoviny, keď nádor nie je viditeľný počas bežného vyšetrenia. Neskoršie štádia rakoviny krčka maternice sú ľahko pozorovateľné bez ďalších prístrojov.
Keď sú detegované podozrivé oblasti, vykoná sa biopsia, po ktorej nasleduje vyšetrenie tkaniva pod mikroskopom.
- Škrabanie cervikálneho kanála
Ak sa výsledky cytologického vyšetrenia prejavili prekanceróznymi alebo rakovinovými zmenami a kolposkopia ukázala normálny obraz, mala by sa uskutočniť vyčerpanie cervikálneho kanálika. Je pravdepodobné, že atypické bunky sú umiestnené vo vnútri, a preto nie sú prístupné pre vizuálnu kontrolu. Tento postup nie je pre všetkých žiadnym spôsobom predpísaný, zvyčajne stačí cytológia a kolposkopia s biopsii.
Ultrazvuková diagnostika je jednoduchá, bezbolestná a lacná metóda vyšetrenia. Obzvlášť účinný ultrazvukový transvaginálny senzor. Ťažkosti vznikajú len vo veľmi bežných procesoch, ako aj v prítomnosti adhézie v brušnej dutine. Pre efektívnejšiu diagnostiku pomocou trojrozmerného obrazu, ktorý umožňuje zvážiť nádor zo všetkých strán. Ak doplníte ultrazvukom dopplerovú sonografiu (štúdia krvného toku), malé nádory sa môžu zistiť v dôsledku nadmerného rastu ciev.
Ďalšie pokrokové výskumné metódy nám umožňujú odhadnúť šírenie onkologického procesu, stav susedných orgánov a vybrať si taktiku liečby. MRI je vhodnejšie na tento účel. Počítačová tomografia má jednu dôležitú nevýhodu: hustota panvových orgánov, keď sa vykonáva, je približne rovnaká. Z tohto dôvodu nemožno rozlíšiť ani rozsiahlu rakovinu z dôvodu podobnosti s tukovým tkanivom.
- Metódy na stanovenie vzdialených metastáz
X-lúče na hrudníku, CT skenovanie brušnej dutiny, scintigrafia kostry dokáže detegovať metastázy rakoviny krčka maternice a zvoliť taktickú liečbu. Tieto metódy sa používajú po počiatočnej diagnostike invazívnej rakoviny, ako aj pri sledovaní liečby metastáz a pri výskyte príznakov rakoviny krčka maternice po operácii.
Screening pre rakovinu krčka maternice
Na rozdiel od mnohých iných typov rakoviny sa cervikálne nádory vyvíjajú počas dlhého obdobia. To vám umožní identifikovať rizikové ženy a počiatočné štádiá ochorenia. Na skríning je nádherná metóda - cytologický Pap test. Citlivosť tejto metódy je približne 90%. To znamená, že u 9 z 10 žien s rakovinou vám obyčajný cytologický náter umožňuje detegovať ochorenie.
Všetky ženy vo veku od 25 do 49 rokov musia byť vyšetrené raz za tri roky. Po 50 rokoch postačí urobiť cytologický náter raz za 5 rokov.
Metastázy rakoviny krčka maternice
Rakovina krčka maternice je veľmi agresívny nádor. To včas metastázuje tým, že sa šíri lymphou, krvou alebo klíčením v orgánoch. Takže približne 30% pacientov v štádiu II už má nádorové bunky v najbližších lymfatických uzlinách. Medzi vzdialenými orgánmi sú častejšie postihnuté pľúca, pečeň a kosti.
Liečba cervikálnych nádorov
Rakovina krčka maternice nie je trest. Moderné spôsoby liečby môžu úplne vyliečiť túto chorobu. V počiatočných štádiách je možné zachovať funkciu orgánu a plodnosť. V neskorších štádiách sa používa integrovaný prístup. V dôsledku toho žena stráca príležitosť mať deti, ale kvalita a trvanie jej života zostávajú vysoké. Pred určením taktiky liečby musí lekár vyšetriť histologické vyšetrenie nádoru a určiť jeho štádium.
- Krčka maternice (s neinvazívnou rakovinou)
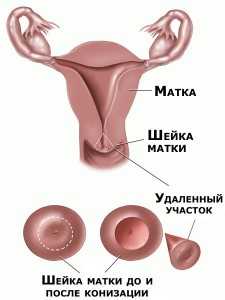
Odstránenie časti krku vo forme kužeľa je najbežnejšou operáciou pre ťažkú dyspláziu a rakovinu in situ. Intervencia sa uskutočňuje v anestézii (celková anestézia alebo epidurálna anestézia). Ak je podozrenie na miernu alebo strednú dyspláziu, lekári sa snažia túto operáciu vyhnúť.
Existuje určité riziko pre ženy, ktoré nedali pôrod: lúmen cervikálneho kanála sa môže zúžiť a prerásť, čo vedie k ťažkostiam pri počatí a nosení. Výhody úplného odstránenia neinvazívnej rakoviny "in situ" však ďaleko presahujú všetky možné riziká. Odstránený fragment je odoslaný na histológiu na presnú diagnózu.
- Rozšírená extirpácia maternice
Najčastejšie sa vykonáva rozsiahla operácia na odstránenie maternice, okolitých tkanív a častí vagíny. Táto miera intervencie je spôsobená skutočnosťou, že väčšina prípadov rakoviny je zanedbávaná. V zriedkavých prípadoch mikroinvazívnej rakoviny majú ženy iba odstránenie krčka maternice (ak je plánované tehotenstvo). Možno takéto liečenie pre štádium 1 rakoviny krčka maternice.
Radiačná terapia je hlavnou liečbou rakoviny krčka maternice. Používa sa ako doplnok k operácii v počiatočných štádiách alebo ako jediná metóda pre ďaleko pokročilé procesy. Často sa radiačná terapia používa na zmiernenie utrpenia pacienta v zanedbaných prípadoch. Po liečbe lúčmi môžu vzniknúť komplikácie vo forme kožných lézií a vnútorných orgánov, ktoré sú najčastejšie nebezpečné.
Chemoterapeutické lieky (cisplatina) sa používajú zriedkavo na liečbu a len ako doplnok k chirurgii a ožiareniu.
""