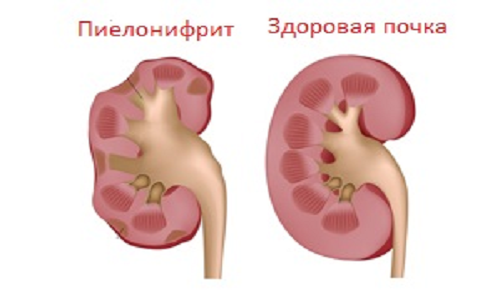
pyelonefritída (Grécky πύελος - žľaza, vaňa, oblička - oblička) - nespecifický zápalový proces s primárnou léziou systému obličkových kanálov, prevažne bakteriálnej etiológie charakterizovanej léziami obličkovej panvy (pyelitída), pohárom a parenchýmom obličiek (hlavne jej intersticiálnym tkanivom). Na základe punkcie a excíznej biopsie renálneho tkaniva sa odhalili tri hlavné varianty priebehu ochorenia:
- ostré,
- chronická,
- chronické s exacerbáciou.

pyelitis - izolovaný zápal obličkovej panvy.
Pyelonefritída je najčastejšou chorobou obličiek vo všetkých vekových skupinách. Ochorenie je zistené u 8 až 20% pitev. Dievčatá a ženy mladšieho a stredného veku sú choré 6 krát častejšie ako chlapci a muži.
Podľa morfológie (pediatrická pyelonefritída) Upraviť
Klasifikácia vychádza z vývoja V. V. Serova a T. N. Ganzena s menšou terminologickou zmenou.
- serózna,
- hnisavý:
- ohnisková infiltrácia,
- difúzne infiltračné,
- Difúzia s abscesmi,
- s mezenchymovou reakciou.
- minimálne zmeny
- intersticiálna bunka:
- infiltratívny,
- sklerózující,
- intersticiálna tubulárna (makrofokálna skleróza, dystrofia a atrofia tubulárneho epitelu),
- intersticiálna cievna,
- zmiešané (intersticiálne-vaskulárne-vaskulárne),
- sklerotizuje sa vráskami obličiek.
III. Chronická s exacerbáciou (znaky I a II).
Etiológia a patogenéza
Najčastejšími patogénmi, ktoré spôsobujú zápal v obličkách, sú Escherichia coli (Escherichia coli), protei (Proteus), enterokoky (Enterococcus), pyokyanická tyčinka (Pseudomonas aeruginosa), stafylokok (Staphylococcus). Prenikanie patogénu do obličiek pri akútnej pyelonefritíde sa často objavuje hematogénne z akéhokoľvek zdroja infekcie v tele v dôsledku vývoja bakteriémie. Menej často sa infekcia v obličkách preniká močom z dolného močového traktu (močová trubica, močový mechúr) pozdĺž steny močovodu (v tomto prípade ochorenie začína vznikom uretritídy alebo cystitídy, po ktorej nasleduje vznik tzv. Stúpajúcej pyelonefritídy) alebo lúmenom močovej rúry v dôsledku refluxu žlčníka ,
Hematogénna pyelonefritída Editovať
na hematogénna pyelonefritída Zápalové ohniská sú umiestnené prevažne v kôre, okolo intralobulárnych ciev. Zápalový proces, zadržiavajúci intersticiálne tkanivo, postihuje hlavne tubulárny systém. V prípade urinogénnej vzostupnej pyelonefritídy infekcia postihuje obličky s jednotlivými ohniskami, v tvare ventilátora vo forme klinov, prechádzajúcich z panvy na povrch obličky. Medzi týmito ložiskami zápalu a následnou fibrózou sú oblasti normálneho obličkového tkaniva. Pri bilaterálnej pyelonefritíde sa patologický proces v obličkách šíri nerovnomerne, asymetricky na rozdiel od glomerulonefritídy a nefrosklerózy.
Akútna pyelonefritída Upraviť
Pyelonefritída, ktorá bola spočiatku fokálny proces, s každým novým útokom má rozptýlený charakter. Intersticiálne tkanivo zohráva veľmi dôležitú fyziologickú úlohu v medzibunkovom metabolizme. Po zmiznutí zápalových infiltrátov sa v ňom nevyskytuje skutočné zotavenie stredného tkaniva a na mieste mŕtvych prvkov renálneho parenchýmu sa vyvíja zjazvené tkanivo. Primárna a sekundárna akútna pyelonefritída sa môže vyskytnúť najprv vo forme serózneho, potom hnisavého intersticiálneho zápalu.Z tohto dôvodu je zvykom používať výrazy "akútna sérová pyelonefritída" a "akútna hnisavá pyelonefritída". Zatiaľ čo akútna sérová pyelonefritída je pozorovaná u 64%, akútne hnisavé - iba u 36% pacientov s akútnou pyelonefritídou. V štádiu akútneho zápalu séra je oblička zväčšená a napnutá. Perirenálna vláknina je výrazne opuchnutá. Mikroskopicky sa v intersticiálnom tkanive nachádza veľa perivaskulárnych infiltrátov. Pod vplyvom zodpovedajúceho liečenia prechádza táto fáza spätným vývojom, ale serózna akútna pyelonefritída sa môže dostať do štádia purulentného zápalu.
Akútna hnisavá pyelonefritída sa vyskytuje ako artémiový nefrit, absces a oblička karbunky. Apostematická nefritída je metastatický hnisavý proces, ktorý je jedným z nasledujúcich štádií akútnej pyelonefritídy. Súčasne sa kortikálna látka obličiek, tak na povrchu, ako aj na incize, posype malými vredmi, ktoré majú vzhľad perličiek.
Apostematická nefritída Upraviť
Pri artritióznej nefritíde je oblička zväčšená, šedo-čerešňová. Blízkovodná celulóza je prudko edémová. Po odstránení vláknitej kapsuly sa pozoruje niekoľko malých abscesov (od pinhead do veľkosti hrachu) jednotlivo alebo v skupinách. V prípade invázie obličiek sa v medulle často nachádzajú malé abscesy. Mikroskopicky v intersticiálnom tkanive sa odhalili viaceré ložiská hnisavého zápalu. Na obvode malpigénskych glomerulov sú viditeľné zhluky infiltrátov malých buniek s ohniskami nekrózy. Močové kanuly sú stlačené infiltrátmi, ktoré sú umiestnené tak v intersticiálnom tkanive, ako aj v perivaskulárnych priestoroch.
Apostematická nefritída v 23% prípadov sa kombinuje s karbunkou obličiek. Tieto dva typy purulentného poškodenia obličiek sú jediným patologickým procesom, ktorý sa prejavuje len v odlišnej postupnosti a intenzite jeho vývoja. Ak je apostatematická nefritída charakterizovaná niekoľkými malými abscesmi, potom pre karbunkulu obličiek ide o lokalizované hnisavé zameranie, charakterizované progresívnym rastom zápalovej infiltrácie ako nádor, bez tendencie k tvorbe veľkých abscesov. Zdá sa, že tento proces v obličkách je veľmi podobný karbunke kože. Táto okolnosť dala Izraelu základ v roku 1891, aby pomenoval túto chorobu ako hrubú obličku.
Rozmery karbunky sa pohybujú od 0,3 do 2 cm, zriedka viac. Carbuncle je jednobarevný a viacnásobný, v 25% prípadov sa kombinuje s žalúdočnou nefritídou. Obvykle hnisavý proces postihuje jednu obličku, zriedka oboje (5%). S priaznivým priebehom akútnej hnisavé pyelonefritídy dochádza k resorpcii infiltrátov a proliferácii spojivového tkaniva na ich mieste. Nahradenie hnisavých ohnisiek spojivovým tkanivom vedie k vzniku zúženík na povrchu obličiek na začiatku tmavo červenej a potom bielej-šedej farby. Pri incisionu obličiek sú tieto jazvy klinovité a dosahujú panvu.
- Takže pri akútnej pyelonefritíde sa najprv lokalizuje zápalový proces v intersticiálnom tkanive a potom sa do neho zapája kanálek a nakoniec aj glomerul. Keď proces prechádza do chronickej fázy, dochádza k produktívnej endarteritide, k hyperplázii obloženia strednej cievy a k skleróze arteriol. Skleróza arteriolu je jedným z dôvodov ďalšej atrofie obličiek.
Pyelonefritické zvrásnenie obličiek v dôsledku atrofie jeho parenchýmu môže byť také významné, že oblička má hmotnosť len 30-50 g. U detí, najmä mladších detí, je pyelonefritída extrémne aktívna a je sprevádzaná smrťou obličkového parenchýmu vo veľkých oblastiach.
Klinický obrázok Upraviť
- Bolesť v bedrovej oblasti na postihnutej strane. Pri neupôsobivej pyelonefritíde sú zvyčajne bolesti nudné, bolestivé v prírode, môžu byť nízke alebo dosahujú vysokú intenzitu, majú paroxysmálny charakter (napríklad pri obštrukcii močovodu s kameňom s tzv. Kalkulóznou pyelonefritídou).
- Dysuriká javy pre vlastnú pyelonefritídu nie sú charakteristické, ale môžu sa vyskytnúť pri uretritíde a cystitíde, čo viedlo k vzniku vzostupnej pyelonefritídy.
Všeobecné symptómy sú charakterizované vývojom syndrómu intoxikácie:
- horúčka až do 38-40 ° C,
- zimnica,
- všeobecná slabosť
- znížená chuť do jedla
- nevoľnosť, niekedy vracanie.
Pre deti je charakteristická závažnosť syndrómu intoxikácie, ako aj vývoj takzvaných. brušný syndróm (silná bolesť nie v bedrovej oblasti, ale v brušnej oblasti).
Starší a senilní pacienti často rozvíjajú atypický klinický obraz buď s vymazanou klinikou, alebo s výraznými všeobecnými prejavmi a nedostatkom lokálnych symptómov.
Krvný test Upraviť
- Všeobecný krvný test, Celkové zápalové zmeny: leukocytóza, urýchlenie ESR, posun leukocytov vľavo, s ťažkým zápalom - anémia.
- Biochemický krvný test, Zvýšenie transamináz, hypergamaglobulinémia, s vývojom javov zlyhania obličiek - zvýšenie počtu močoviny, kreatinínu.
Analýza moču Edit
- rozbor moču, Hlavný príznak - leukocyturia - môže byť v hematogénnej pyelonefritíde chýbajúci v prvých 2-4 dňoch, keď je zápalový proces lokalizovaný hlavne v kortikálnej vrstve obličkového parenchýmu, ako aj v prípade obštrukcie močového traktu na postihnutej strane, erytrocytúria pri pyelonefritíde môže byť pozorovaná s kalkulom kvôli nekróze. , poškodenie fornického aparátu v prítomnosti akútnej (hemoragickej) cystitídy, ktorá spôsobila vznik pyelonefritídy.
- Bakteriologické vyšetrenie moču použitý na presné stanovenie patogénu a jeho citlivosť na antibiotiká.
- Gramovo močové škvrny je dôležitým krokom v etiologickej diagnostike pyelonefritídy, ktorá vám umožňuje rýchlo získať predbežné indikatívne údaje o povahe patogénu. Kultúra moču (kultúra na kultivačných médiách, izolácia čistej kultúry patogénu a stanovenie jeho citlivosti na lieky) je žiaduca vo všetkých prípadoch, najmä v nemocnici. Ak je podozrenie na bakteriémiu (s vysokou horúčkou, zimnicou), ako aj na jednotkách intenzívnej starostlivosti, je potrebný krvný test na sterilitu. Nevyhnutnou podmienkou spoľahlivosti výsledkov bakteriologického výskumu je správnosť moču a odber vzoriek krvi.
Prístrojové metódy výskumu Upraviť
- Ultrazvukové vyšetrenie (ultrazvuk) obličiek vo fáze serózneho zápalu pri akútnej primárnej pyelonefritíde nemôže odhaliť patologické zmeny v obličkách, v ultrazvukovej fáze ultrazvuk odhalí zvýšenie veľkosti obličiek (alebo obličiek jednostrannou léziou), čo znižuje ich pohyblivosť počas dýchania. Keď je ultrazvukový obraz s amatérskym pyelonefritisom rovnaký ako vo fáze serózneho zápalu (zvýšenie veľkosti obličiek, čo obmedzuje ich pohyblivosť). Uhlíková karbunka s ultrazvukom je charakterizovaná prítomnosťou hypoechotickej oblasti bez jasných obrysov, niekedy vydutia vonkajšieho obrylu obličky na tomto mieste. Pri tvorbe obličkového abscesu s ultrazvukom je hypoechotická oblasť s jasnými obrysmi (abscesová kapsula) niekedy určená s nehomogénnymi anechoickými oblasťami v strede (tekutý hnis). Keď hnisavý proces opúšťa obličkovú kapsulu (vývoj paranefritídy) ultrazvukom, je zistené, že vlákno pre perirenál nie je číre za prítomnosti hypo- a anechoických zložiek v ňom.
- Röntgenové vyšetrovacie metódy:
- Vyšetrenie a vylučovanie urografie sa navzájom dopĺňajú a zvyčajne sa vykonávajú spoločne (celkový obraz, po ktorom nasleduje exkrétorová urografia). V celkovom obraze je možné zistiť zvýšenie veľkosti obličiek, vyklenutie jeho obrysu (s karbunkou a abscesom), neúplný obrys veľkého bedrového svalu na postihnutej strane (edém perinefrického tuku, perinefritída), stíny kameňa (kel. Pyelonefritída). Na vylučovacích urograme vo fáze serózneho zápalu sa často neurčuje urodynamika a funkcia obličiek, zvýšenie obličiek, obmedzenie jeho pohyblivosti počas orto-sondy, stredná kompresia systému pohárika a panvy edémového parenchýmu obličiek. Pri atemémátnej pyelonefritíde sa k vykázaným príznakom seróznej pyelonefritídy pridáva zníženie vylučovacích funkcií obličiek. S karbunkami a abscesmi obličiek na vylučujúcom urograme, vypuknutím obrysu, kompresiou a deformitou panvy a kalicha s abscesom sa dá určiť infiltrácia.
- retrográdna pyelouretrografia sa uskutočňuje, keď na vylučujúcom urograme nie je žiadna funkcia obličiek, alebo ak z nejakého dôvodu nemožno vykonať vylučovaciu urografiu (vážny stav pacienta, prítomnosť akútneho alebo chronického zlyhania obličiek).
- abdominálna aortografia, selektívna renálna arteriografia, výpočtová tomografia sa používajú hlavne na diferenciálnu diagnostiku pyelonefritídy a inej renálnej patológie.
- na pomocné diagnostické metódy sa používajú rádionuklidové štúdie (nefroskintigrafia, nepriama angiografia, renografia) pre akútnu pyelonefritídu. Môžu sa použiť v dynamike v priebehu 3-5 dní na posúdenie účinnosti liečby.
Diferenciálna diagnostika Upraviť
Chronická pyelonefritída sa musí primárne diferencovať s chronickou glomerulonefritídou, renálnou amyloidózou, diabetickou glomerulosklerózou a hypertenziou.
Amyloidóza obličiek v počiatočnom štádiu, ktorá sa prejavuje iba nepatrnou proteinúriou a veľmi zlou urinárnou sedimentáciou, môže simulovať latentnú formu chronickej pyelonefritídy. Avšak na rozdiel od pyelonefritídy nie je amyloidóza žiadna leukocytória, aktívne leukocyty a bakteriúria nie sú detegované, koncentračná funkcia obličiek zostáva na normálnej úrovni, nie sú žiadne rádiologické príznaky pyelonefritídy (obličky sú rovnaké, normálne alebo mierne zväčšené). Navyše prítomnosť dlhodobých súčasných chronických ochorení, často purulentno-zápalových, je charakteristická pre sekundárnu amyloidózu.
Diabetická glomeruloskleróza sa vyvinie u pacientov s diabetes mellitus, najmä v jeho závažnom priebehu a dlhom trvaní ochorenia. Súčasne existujú aj ďalšie príznaky diabetickej angiopatie (zmeny v cievach sietnice, dolných končatín, polyneuritidy atď.). Neexistujú žiadne dysurické javy, leukocyturia, bakteriúria a rádiologické príznaky pyelonefritídy.
Chronická pyelonefritída so symptomatickou hypertenziou, najmä počas latentného priebehu, sa často mylne posudzuje ako hypertenzia. Diferenciálna diagnostika týchto chorôb predstavuje veľké ťažkosti, najmä v terminálnom štádiu.
Ak je možné z anamnézy alebo zdravotných záznamov zistiť, že zmeny v moči (leukocytúria, proteinúria) predchádzali (niekedy mnoho rokov) výskytu hypertenzie alebo dlho pred vznikom cystitídy, uretritídy, obličkovej koliky, uretrálnych kameňov, potom symptomatický pôvod hypertenzie ako dôsledok pyelonefritídy, zvyčajne neexistuje žiadna pochybnosť. Pri absencii takýchto indikácií je potrebné vziať do úvahy, že hypertenzia u pacientov s chronickou pyelonefritídou má vyšší diastolický tlak, stabilitu, nevýznamnú a nestabilnú účinnosť antihypertenzív a významné zvýšenie ich účinnosti, ak sa používajú v kombinácii s antimikrobiálnymi látkami. Niekedy na začiatku vývoja hypertenzie stačí len protizápalová terapia, ktorá bez antihypertenzívnych liečiv vedie k poklesu alebo dokonca pretrvávajúcej normalizácii krvného tlaku. Často sa musí uchýliť k analýze moču podľa Kakovského-Addisu, aktívnych leukocytov, kultúry moču na mikroflóre a stupni bakteriúrie, venovať pozornosť možnosti nemotivovanej anémie, zvýšenej ESR, zníženie relatívnej hustoty moču vo vzorke Zimnitsky, ktoré sú charakteristické pre pyelonefritídu.
Niektoré údaje ultrazvuku a vylučovania urografie (deformácia pohárov a panvy, striktúra alebo atóniu močovodov, nefroptóza, nerovnaké veľkosti obličiek, prítomnosť kameňa atď.), Rádioizotopová renografia (znížená funkcia jednej obličky pri zachovaní funkcie iného) a obličiek môžu byť tiež v prospech pyelonefritídy. angiografia (zúženie, deformácia a zníženie počtu malých a stredných artérií). Ak je diagnóza pochybná, aj keď boli všetky uvedené výskumné metódy vykonané, je nevyhnutné (ak je to možné a nie kontraindikované) uchýliť sa k punkcii biopsie obličiek.
Upraviť liečbu
Konzervatívna liečba zahŕňa antibakteriálne (penicilín + aminoglykozidy, fluorochinolóny + cefalosporíny), infúzie-detoxikácia, protizápalová terapia, fyzikálna liečba, odporúča sa používať dezagreganty a antikoagulanciá. Pred získaním výsledku bakteriologického vyšetrenia moču je antibiotická liečba predpísaná empiricky (častejšie liečba začína fluorochinolónmi) a po získaní výsledkov kultúry moču sa môže liečba upraviť. Na zvýšenie účinnosti antibiotickej terapie možno použiť intraaortálnu metódu [ zdroj nie je špecifikovaný 2399 dní ] podávania antibiotík. Funkčne pasívna gymnastika obličiek (20-20 furosemid sa predpisuje 1-2 krát týždenne). Obštruktívne formy akútnej pyelonefritídy vyžadujú okamžité obnovenie odtoku moču na postihnutej strane, uprednostňuje sa perkutánna punkčná nefrostómia a až potom predpisovanie antibakteriálnej a infúznej terapie.
Metódy konzervatívnej liečby zahŕňajú aj katetrizáciu močovodu na postihnutej strane s cieľom obnoviť odtok moču z postihnutých obličiek.
V súčasnosti normalizácia stavu biologických membrán zohráva dôležitú úlohu pri úspešnej liečbe ochorení močového systému. Zistila sa patogenetická úloha poškodenia lipidovej zložky membrán epitelu obličkového tkaniva počas vzniku dysmetabolickej nefropatie, nefrolitiázy, intersticiálnej nefritídy. Hlavným procesom, ktorý vedie k deštrukcii membrán, je lipidová peroxidácia voľných radikálov (LPO). FLOOR označuje nešpecifické reakcie, ktorých závažnosť často určuje prognózu a výsledok mnohých patologických stavov.
V tomto ohľade je pri mnohých zápalových ochoreniach nešpecifickej etiológie spolu s všeobecne prijatým liečebným postupom predpisovanie antioxidantov patogeneticky odôvodnené. Medzi antioxidanty patria vitamín E (tokoferol), vitamín C (kyselina askorbová), ubichinón (koenzým Q10), vitamín A (retinol), β-karotén, selén atď.
Keď sa objavia príznaky zlyhania obličiek, predpísajú sa oxidanty (kokarboxyláza, zriedkavo riboflavín, pyridoxalfosfát)
Chirurgická liečba (chirurgia) Upraviť
Chirurgická liečba zahŕňa operácie na uchovávanie orgánov a orgánov.
- Zachovanie orgánov: Objem operácie pri akútnej pyelonefritíde závisí od charakteru zistených zmien v obličkách. Obličkové dekapsulovanie sa uskutočňuje v akýchkoľvek variantoch purulentnej pyelonefritídy. V prípade atematóznej pyelonefritídy sa dekapsulácia obličiek uskutočňuje s pitnou disekciou. To znižuje stlačenie renálneho parenchýmu infiltráciou a edémom, čo prispieva k obnoveniu toku krvi v obličkách. V prítomnosti karbunky obličiek sa vykonáva disekcia a excízia karbunky a v prípade obličkového abscesu sa vykonáva otvorenie abscesu a vyrezanie jeho steny. Nefrostómia sa tiež označuje ako operácia ochránca orgánov, a to tak v prípade otvorenej operácie, ako aj punkcie perkutánnej nefrostómie pod ultrazvukovým ovládaním.
- Organounosyaschie: Nefrektómia.
Pri akútnej pyelonefritíde sa odporúča zvýšiť množstvo tekutiny spotrebovanej do 2 litrov za deň pre ľudí starších ako 16 rokov, 1,5 litra pre deti vo veku 8 až 16 rokov, 1 liter pre 1-8 rokov, odmietnuť vyprážané, maslo, pečené, mastné, korenené a veľmi slané jedlo. Je žiaduce opustiť čerstvý chlieb, bochník a iné pečené produkty, je žiaduce jesť pečené výrobky dvoch alebo troch dní staré. Je tiež žiaduce opustiť alergénové produkty, pretože v období exacerbácie je ľudské telo v tejto oblasti imunitného systému zvlášť oslabené. Pri chronickej pyelonefritíde sa odporúča znížiť spotrebu stolovej soli na 5 g za deň alebo menej. V tejto forme ochorenia sú silné mäsové bujóny a potraviny, ktoré spôsobujú ostrý pocit chuti, kontraindikované.
V skupine chronickej pyelonefritídy sa pri analýze materiálu biopsie kortikálnej látky obličiek rozlišuje 6 morfologických variantov. Neexistujú dostatočné dôvody na to, aby sa všetky z nich považovali za následné štádiá zmeny - je správnejšie považovať ich za nerovné formy chronickej pyelonefritídy v dôsledku rozdielov vo faktoroch prispievajúcich k vzniku pyelonefritídy.
Chronická pyelonefritída môže neustále obťažovať pacienta s bolestnou bolestí dolnej časti chrbta, najmä v mokrom chladnom počasí, ako aj enurézu alebo bolestivé močenie, pretože počas tejto choroby je oslabená nielen imunita, ale aj močový mechúr. Okrem toho sa z času na čas zhoršuje chronická pyelonefritída a potom sa pacientovi objavia všetky príznaky akútneho procesu. Liečba chronickej pyelonefritídy je v zásade rovnaká ako akútna, ale dlhšie a časovo náročnejšia [ zdroj nie je špecifikovaný 2958 dní ] .
Príčiny pyelonefritídy
Vývoj akútneho zápalového procesu v obličkách je vždy spôsobený účinkom patologického infekčného patogénu na telo. Urológovia preukázali, že hnisavé formy pyelonefritídy sa môžu vyskytnúť, keď sú v tele prítomné ohniská chronickej infekcie bez ohľadu na to, akú lokalizáciu. To znamená, že dokonca aj zubné zuby môžu byť predpokladom pre vývoj zápalového procesu v obličkách.
Akútna pyelonefritída sa môže objaviť ako komplikácia po týchto ochoreniach:
Najčastejšou príčinou akútneho zápalu obličiek sú črevné tyčinky, stafylokoky, streptokoky, gonokoky, pyokyanické tyčinky, mykoplazmy, kandidálne huby, vírusy.
Šírenie infekcie je možné niekoľkými spôsobmi: lymfatické, hematogénne, vzostupné.
Hematogénny spôsob prenosu môže prenášať patologický patogén do obličiek z akejkoľvek lézie v tele - zápal žlčníka, karyózne zuby, chronický zápal mandlí a ďalšie. Pri infekčných chorobách patogénna mikroflóra preniká do obličiek klesajúcim spôsobom.
Vzostupná cesta penetrácie infekčných patogénov (urogén) je charakteristická pre penetráciu patogénnej mikroflóry do obličiek z zapáleného močového mechúra, uretry a močovodov. Zvyčajne vzostupný prenos infekcie je charakteristický pre pacientov, ktorí majú problémy s odtokom moču v dôsledku stagnácie, vrodených abnormalít močových orgánov, prítomnosti piesku a kameňov v močovom mechúre.
Predisponujúce faktory vývoja pyelonefritídy
Predisponujúcim faktorom vzniku akútnej pyelonefritídy je tendencia k alergickým reakciám u ľudí. Ďalšie predpoklady pre zápal obličiek sú:
- slabá imunitná obrana
- časté vírusové a infekčné ochorenia,
- hypotermia (najmä bedrovej oblasti),
- diabetes mellitus
- nedostatok vitamínu v tele,
- tehotenstvo,
- poruchy obehu
- poškodenie bedrovej oblasti.
Symptómy akútnej pyelonefritídy
Najčastejšie sa u pacientov vyskytuje akútna pravostranná pyelonefritída. Je to spôsobené anatomickými vlastnosťami štruktúry pravých obličiek, čo prispieva k vzniku stagnujúcich javov v ňom.
Klinické prejavy akútneho zápalu renálneho tkaniva vo veľkej miere závisia od tvaru a priebehu patologického procesu. Serózna forma pyelonefritídy nie je relatívne ťažká. S výrazným klinickým obrazom hnisavého pyelonefritídy.
Nasledujúce príznaky sú charakteristické pre akútnu pyelonefritídu:
 výskyt tupých bolestí bolesti v bedrovej oblasti,
výskyt tupých bolestí bolesti v bedrovej oblasti,- prudký nárast telesnej teploty (až na 38,5-39,0),
- dysuriká javy (porušenie odtoku moču),
- zimnica, horúčka,
- rastúcu slabosť
- potenie,
- tachykardia, dýchavičnosť, bolesť svalov a bolesti hlavy.
Pri dvojstrannej akútnej pyelonefritíde sú bolestivé pocity rôznej intenzity, niekedy má pacient pocit, že bolesť chrbta a brucha je celkom iná. V prípade hnisavého pyelonefritída sa povaha bolesti podobá renálnej kolike - pacient je nepokojný, hýbe a nemôže nájsť pohodlné držanie tela.
Porucha močenia sa vyznačuje častým nutkaním vyprázdňovať močový mechúr a výskyt nočnej diurézy počas dňa. Počas bolesti brucha lekár zaznamená bolesť v postihnutej oblasti. Často sa v prvých dňoch pyelonefritídy pozorujú charakteristické symptómy peritoneálneho podráždenia, preto je včasná diagnostika s palpáciou extrémne ťažká. Vo väčšine prípadov je akútna pyelonefritída sprevádzaná objavením edému a zvýšením krvného tlaku.
Laboratórna diagnostika akútnej pyelonefritídy
V laboratórnych štúdiách krvných testov sa zistilo:
- neutrofilná leukocytóza,
- zvýšenie ESR,
- menšiu proteinúriu.
Detekcia proteínu v moči v dôsledku pyúrie. Pre akútnu formu pyelonefritídy, výskyt hnisu v moči, je najviac charakteristické množstvo červených krviniek. Takéto prejavy sú zvlášť výrazné pri sprievodnom zápale močového mechúra.
Pacientom s akútnou pyelonefritídou sa musí predpísať bakteriologické vyšetrenie analýzy moču. Na tento účel sa moč sa zhromažďuje pomocou katetrizácie, takže baktérie z prostredia alebo z vonkajších pohlavných orgánov nevstupujú do tuby. Zvyčajne 90% pacientov odhalilo počas štúdie patogénnu bakteriálnu flóru.

Pri dlhšej pyelonefritíde a nedostatku adekvátnej liečby sa filtračná kapacita pacienta časom s renálnym glomerulom znižuje, čím sa dusíkaté zlúčeniny začínajú hromadiť v krvi (hladina močoviny a acetónu vzrastá v krvi), urémia sa rýchlo rozvíja. V niektorých prípadoch môže dôjsť k akútnej pyelonefritíde bez výrazného klinického obrazu, najmä u detí a tehotných žien. V týchto prípadoch sa choroba diagnostikuje pomocou rozsiahlych laboratórnych štúdií.
Pyelonefritída s miernymi klinickými príznakmi je diagnostikovaná počítaním počtu leukocytov v analýze moču, ako aj počas bakteriologickej kultúry moču v živnom médiu.
Zvláštnou a zriedkavou formou akútnej pyelonefritídy je papilárna nekróza - ochorenie obličiek, ktoré sa vyskytuje u starších žien s cukrovkou. Tento typ pyelonefritídy je charakterizovaný akútnym nástupom: pacienti majú prudký nárast telesnej teploty na 39,0-40,0 stupňov, výrazná hematúria a pyúria sú pozorované pri analýze moču, príznaky intoxikácie a septický stav sa rýchlo zvyšujú.
Aké choroby je možné zameniť s akútnou pyelonefritídou?
Pri akútnom náhrade pyelonefritídy, sťažnostiach pacientov o nudnej bolesti chrbta, výskytu dysurických porúch a zmenách moču a krvných testov nie je ťažké diagnostikovať túto chorobu. Pri diagnostike sa však musí pamätať na to, že upchatie močového traktu patologickým exsudátom nemôže zmeniť zloženie moču, potom chýbajú červené a biele krvinky v moči. Preto v diagnóze pacientov s pyelonefritídou boli predpísané niekoľko laboratórnych vyšetrení moču a krvi s frekvenciou 1-2 dní. Je ťažšie rozlíšiť pyelonefritídu v prítomnosti sprievodných zápalových procesov v orgánoch močového systému av priebehu ochorenia s miernymi príznakmi.
Akútna pyelonefritída sa musí odlišovať od akútnej cystitídy. Na tento účel lekári používajú trojsklovú testovaciu metódu: v prípade zápalu močového mechúra tretia vzorka moču obsahuje veľké množstvo rôznych tvarovaných prvkov.Navyše, cystitída sa vyskytuje pri jasnejších dysurických prejavoch - silná bolesť, pocit pálenia pri vyprázdňovaní močového mechúra, časté nutkanie na močenie a uvoľnenie niekoľkých kvapiek krvi na konci močenia.
Okrem laboratórnych metód na diagnostiku akútnej pyelonefritídy, rôntgenových žliaz v obličkách, vylučovaciu urografiu so zavedením kontrastného činidla do žily a izotopická renografia.
Liečba akútnej pyelonefritídy
Počas akútneho štádia zápalového procesu v obličkách musí pacient sledovať odpočinok v posteli až do vymiznutia javov dysurie a normalizácie telesnej teploty.
Pacient musí dodržiavať terapeutickú diétu. Keď pyelonefritída uvádza číslo tabuľky 7. Strava je vylúčiť korenené jedlá, koreniny, konzervované potraviny, kávu a silný čaj, alkoholické nápoje. Obmedzte dennú dávku soli (až na 4-5 g), aby ste nevyvolali stagnujúce tekutiny v tele a vývoj edému.
Na účely prirodzeného premývania močových ciest a obličiek sa pacientovi odporúča piť veľa tekutín až do 3 litrov za deň za predpokladu, že nedôjde k arteriálnej hypertenzii. Minerálne vody, ako sú Mirgorodskaya, Essentuki, Naftusya, Berezovská, sú pre tento účel vynikajúce. Prirodzený antiseptický účinok má šťavu z brusníc, brusníc, malín.
Jedlo by malo byť ľahko absorbované telom. Vegetariánske polievky, chudé ryby varené alebo dusené ryby, zeleninové jedlá, obilniny, vajcia, parné omlety, pečené jablká sa odporúčajú pre pacienta.
V prípade syndrómu silnej bolesti je pacientovi predpísané analgetiká. Pri bolestivých poruchách močenia sú sviečky s papaverínom predpísané rektálne alebo s belladónou.
 Hlavnými metódami liečenia akútnej formy pyelonefritídy sú samozrejme antibiotiká. Pri oligosymptomatickej pyelonefritíde, bez komplikácií a súvisiacich patologických stavov, sú pacientovi predpísané sulfanilamidové prípravky. Zároveň monitorujte odtok moču a absenciu príznakov zvýšeného zlyhania obličiek.
Hlavnými metódami liečenia akútnej formy pyelonefritídy sú samozrejme antibiotiká. Pri oligosymptomatickej pyelonefritíde, bez komplikácií a súvisiacich patologických stavov, sú pacientovi predpísané sulfanilamidové prípravky. Zároveň monitorujte odtok moču a absenciu príznakov zvýšeného zlyhania obličiek.
V prípade výraznej klinickej ordinácie sú predpísané širokospektrálne antibiotiká, ktorých infekčné činidlá sú citlivé. V kombinácii s hlavným antibiotikom sa často predpisujú lieky nitrofuránovej skupiny (furadonín, furazolidón), nitroxolín a ďalšie.
Intravenózne podávanie antibiotík sa ukáže pacientovi po začatí zápalového procesu a hnisavých formách pyelonefritídy. Liečba antibiotikami sa spravidla používa až do normalizácie telesnej teploty pacienta a testy krvi a moču sa nezlepšia. Liečba pyelonefritídy trvá v priemere 10-14 dní v prípade potreby a až 1 mesiac.
Pri absencii terapeutického účinku na antibiotiká a rastúceho septického stavu u pacienta vzniká otázka chirurgického odstránenia postihnutej obličky (za predpokladu, že druhá oblička funguje normálne). Po liečbe akútnej pyelonefritídy majú byť takí pacienti sledovaní v okresnom terapeutovi jeden rok.
Prevencia pyelonefritídy
Prevencia nástupu pyelonefritídy spočíva v rehabilitácii ohniskov chronickej infekcie v tele - zuby zuby, chronický zápal mandlí, liečba cholecystitídy, sinusitída a iné ochorenia. Pamätajte, že v prípade zápalových ochorení orgánov močového systému nie je možné samočinne liečiť, pretože bežná cystitída môže často viesť k šíreniu infekcie v obličkách.
Je veľmi dôležité sledovať osobnú intímnu hygienu (najmä pre dievčatá a ženy), pretože pyelonefritída je podporovaná vzostupnou infekciou močovým traktom.
Ak vzniknú problémy v podobe kameňov a piesku v močovom mechúre, mali by sa močovody odstrániť včas, pretože mechanické prekážky, ktoré bránia normálnemu toku moču, vedú k pretiahnutiu obličkovej panvy, k rozvoju preťaženia v nej a k následnému zápalu obličiek.
Aby sa zabránilo infekcii močového traktu počas diagnostických procedúr (cystoskopia, katetrizácia močového mechúra a iné), lekár musí dodržiavať aseptické a antiseptické opatrenia.
Ak zistíte príznaky pyelonefritídy, neváhajte a poraďte sa s lekárom! Včasná diagnóza a zahájená liečba zabráni prechodu choroby na chronickú formu.
Etapy akútnej pyelonefritídy

V klinickom priebehu ochorenia existuje určitá inscenácia. Štádium ochorenia zodpovedá patologickým zmenám, ktoré sa vyskytujú v obličkách.
Počiatočná fáza vývoja patológie je spojená so sérovým zápalom. V tomto štádiu dochádza k miernemu zvýšeniu, určitému namáhaniu postihnutého orgánu (obličiek) a perivaskulárnej infiltrácii. Ak sa pacient okamžite obráti na pomoc špecialistom, potom v tomto štádiu môže byť proces zastavený pomocou konzervatívnej terapie. V tomto prípade nastane opačný vývoj patológie a dôjde k úplnej regenerácii. Za iných okolností prebieha akútna pyelonefritída a ide do štádia hnisavého poškodenia obličiek.
Ďalšie štádium sa nazýva vatermatická pyelonefritída. Ide o purulentno-zápalové ochorenie, ktoré sa vyznačuje tvorbou mnohých malých pustulárnych formácií v kortikálnej látke obličiek. Pri absencii adekvátnej liečby sa tieto pustuly môžu zlúčiť do jedného veľkého centra hnisania, ktoré sa nazýva "karbunka obličiek". Táto forma má priemer až do dvoch centimetrov a môže byť jediná a viacnásobná. Táto podmienka je nebezpečná, pretože obličkové abscesy sa môžu tvoriť na pozadí karbunkov a pustúl. Tento stav ohrozuje vylúčenie hnisového abscesu do fibrózy.
Pri včasnej liečbe majú infiltrácia ohniská tendenciu liečiť tvorbou jaziev pozostávajúcich z spojivového tkaniva.
Prognóza a prevencia akútnej pyelonefritídy
Základom úspešnej liečby akútnej pyelonefritídy je včasné poskytnutie primeranej lekárskej starostlivosti pacientovi. Prognóza sa považuje za podmienečne priaznivú v prípade, že lieková terapia viedla k úplnému vyliečeniu. U približne tretiny pacientov sa akútna pyelonefritída stane chronickou a potom sa prognóza považuje za nepriaznivú.
Chronická pyelonefritída môže spôsobiť množstvo pomerne vážnych stavov, ktoré sa pre pacienta považujú za život ohrozujúce. V niektorých prípadoch je možná smrť. Medzi takéto stavy sú najzávažnejšie: urosepsa, zlyhanie obličiek, bakteriotoxický šok atď.
Prevencia je liečba zápalov ohniska, ktoré môžu spôsobiť pyelonefritídu. Prevencia urolitiázy môže odstrániť príčiny možnej obštrukcie močového systému. Je potrebné dodržiavať pravidlá hygieny vonkajších pohlavných orgánov, ktoré umožňujú vyhnúť sa vzostupnej infekcii.
Akútna pyelonefritída, ktorej príznaky a liečba sa môžu meniť, sa úspešne zabráni, ak pacient dodržiava zásady zdravého životného štýlu, stravy a neustále spotrebováva správne množstvo tekutiny. Liečba proti relapsu pozostáva z odberu liečivých bylín, brusinkovej šťavy s metionínom a minerálnej vody (Smirnovskaya, Slavyanovskaya) počas dvoch týždňov.
Príčiny akútnej pyelonefritídy
Existuje množstvo predisponujúcich faktorov, ktoré prispievajú k rozvoju tejto choroby:
- Existujú špeciálne podmienky, ktoré "pomáhajú" retrográdnemu pohybu moču zhora nahor alebo takzvanému renálnemu refluxu. Takýto patologický reflux moču z panvy na iné štruktúry obličiek môže byť výsledkom rôznych malformácií močového traktu, a to:
- slabé svaly alebo patologické zúženie močovodu,
- zdvojnásobenie renálnej panvy alebo močového traktu,
- urolitiáza,
- skleróza krčka močového mechúra,
- adenóm prostaty.
- Závažné všeobecné patologické stavy:
- diabetes mellitus
- tuberkulóza,
- cirhóza pečene.
- Imunodeficiencia rôzneho pôvodu.
- Ťažké formy avitaminózy.
- Dlhodobé užívanie hormonálnych perorálnych kontraceptív.
Hlavnou príčinou pyelonefritídy je iná infekcia. Vo väčšine prípadov je príčinným činidlom črevné a pyokyanické tyčinky, enterokoky, stafylokoky, streptokoky atď. Zdrojem infekcie môžu byť ochorenia, ako sú:
- chronická tonzilitída,
- zubný kaz,
- odreniny,
- mastitídy,
- zápal tkanív okolo konečníka alebo paraproktitídy,
- zločinec,
- cholecystitída,
- zápal priedušiek,
- uretritída,
- zápal vaječníkových prídavkov u žien
- zápal prostaty alebo prostatitída,
- cystitída atď.
Infekcia môže preniknúť do tkaniva obličiek cez krvný obeh, lymfatický alebo močový trakt. Ak sa infekcia dostane do obličiek z primárnych zápalových uzlín v urogenitálnych orgánoch, potom sa zvyčajne hovorí o primárnej akútnej pyelonefritíde. Pri obličkovom refluxu sú obličky zväčšené, plnokrvné a majú príznaky zápalu. Zmeny ovplyvňujú sliznicu panvy, ktorá sa stáva edematóznou a zapálenou, v priebehu času sa vyskytujú charakteristické ulcerácie a pozoruje sa akumulácia zápalového výpotku. Choroba postupuje rýchlo a môžu sa vyskytnúť deštruktívne-degeneratívne javy, ako aj abscesy alebo viacnásobné pustulárne lézie mozgovej alebo kortikálnej vrstvy obličiek. Niekedy môžu byť zmeny nezvratné, čo vedie k chronickej pyelonefritíde.
Akútna pyelonefritída: príznaky
Toto ochorenie sa vyznačuje akútnym začiatkom. Medzi významnými diagnostickými príznakmi sa zaznamenal hypertermický syndróm s nárastom telesnej teploty pacienta na 39-41 stupňov. Teplota sa udržuje neustále alebo s nevýznamnými skokmi na niekoľkých stupňoch. V niektorých prípadoch je zvýšenie teploty nevýznamné (ukazovatele nízkej kvality).
Ďalším veľmi významným príznakom akútnej pyelonefritídy je zimnica. Táto podmienka zvyčajne predchádza zvýšeniu teploty. V prítomnosti purulentného procesu sa zimnica počas dňa môže opakovať mnohokrát a má pomerne silnú intenzitu.
Pacient zažíva iné fenomény všeobecnej intoxikácie tela: všeobecná slabosť, slabosť, bolesť kĺbov a svalov, akútna bolesť hlavy (v oblasti čelného laloku), nevoľnosť a dokonca aj vracanie. Závažnosť týchto alebo iných príznakov akútnej pyelonefritídy závisí od toho, či je prítomná hnačka v obličkách alebo nie. V purulentnom procese sú všetky príznaky veľmi výrazné a pri absencii sú niektoré úplne chýbajúce.
Po určitom čase (1-2 hodiny) po stúpnutí teploty pacienta sa objavujú zdĺhavé, vyčerpávajúce pocity. Potom sa výrazne zníži telesná teplota, môže sa vyvinúť výrazná slabosť a môže klesnúť krvný tlak.
Všetky vyššie uvedené príznaky sa môžu počas dňa opakovať niekoľkokrát. Okrem všeobecných prejavov pyelonefritídy sa môžu objaviť lokálne príznaky zápalu:
- bolestivý syndróm s rôznou intenzitou (bolesť v dolnej časti chrbta, vyžarujúca sa do pubickej oblasti, genitálie, boky, ľavé hypochondrium, chrbát atď.),
- časté nutkanie vylučovať moč,
- bolesť pri močení.
Sekundárna akútna pyelonefritída môže okrem iných symptómov sprevádzať obličková kolika. Ak príčina obštrukcie nebola odstránená, môžu sa znovu objaviť záchvaty renálnej koliky. Navyše, so silnou všeobecnou intoxikáciou tela, pacient môže mať nejaké zmätok, halucinácie a bludy.
Diagnóza akútnej pyelonefritídy
Veľkým diagnostickým významom je primárne fyzické vyšetrenie pacienta vrátane otázky pacienta a jeho histórie, ako aj palpácie a perkusie. Táto metóda výskumu je dobrá, pretože nevyžaduje od lekára prakticky žiadne špeciálne vybavenie, a preto sa môže použiť v akýchkoľvek podmienkach. Pri palpácii je možné zistiť zvýšenie veľkosti obličiek, jej pohyblivosť, konzistenciu a zvláštnosti povrchovej štruktúry. Perkusia dokáže zistiť bolesť obličiek. U akútnej pyelonefritídy sa u pacientov uvádzajú gynekologické (u žien) alebo rektálne vyšetrenie (u mužov).

Ďalšia fáza prieskumu - laboratórne testy moču. Priraďte analýzu moču a bakteriologickú kultúru. Všeobecná analýza môže odhaliť leukocyty a proteíny, menej často erytrocyty (s sekundárnym variantom priebehu ochorenia). Na stanovenie bakteriálnych látok, ktoré vyvolali vznik akútnej pyelonefritídy, sú potrebné bakteriologické štúdie. Štúdie pomáhajú lekárovi vybrať si vhodné metódy antibiotickej liečby výberom liekov, pre ktoré má táto látka vysokú citlivosť.
Na diagnostiku a sledovanie dynamiky priebehu ochorenia je bežné používať zobrazovacie metódy výskumu, a to: ultrazvuk, CT a MRI atď. Tieto metódy umožňujú lekárovi presne určiť povahu zmien, prevalenciu patologického procesu a identifikovať príčinu obštrukčných zmien v horných močových cestách. Prvky ničenia, ich veľkosť a charakter môžu byť tiež vizualizované.
Nezanikol ich význam a rádiografické štúdie. Najčastejšou z nich v akútnej pyelonefritíde je urografia. Na obrázku sa jasne zobrazujú tieň obličiek, čo umožňuje vyvodiť závery o ich veľkosti, štruktúre a prítomnosti patologických zmien. Používajú sa aj iné metódy röntgenového vyšetrenia:
- renálna angiografia,
- nefrostsintigrafiya,
- retrográdna pyeloureterografia.
Ak je podozrenie na akútnu pyelonefritídu, je potrebné rozlíšiť ju s akútnou apendicitídou, cholecystitídou, adnexitídou a cholangitídou. Iba úplná škála diagnostických opatrení zabezpečuje ďalšiu úspešnú liečbu.
Liečba akútnej pyelonefritídy

Ak pacient nemá žiadne známky naznačujúce obštrukciu močových ciest, je naliehavá antibiotická liečba. Jeho trvanie môže byť od 5 dní do dvoch týždňov. Je výhodné začať liečbu parenterálnym podaním antibiotík. Keď sa príznaky akútnej fázy ochorenia zastavia, antibiotikum sa užíva perorálne.
Medzi moderné antibakteriálne činidlá patrí:
Fluorchinolóny, ktoré majú baktericídne vlastnosti. Tieto lieky zahŕňajú: Levofloxacín, Sparfloxacín, Moxifloxacín, Ciprofloxacín, Ciprinol, Ofloxacín, Pefloxacín, Lomefloxacín. Tieto lieky sa nepoužívajú na liečbu tehotných žien, ale počas dojčenia sa neodporúča predpísať obdobie aktívneho rastu ich deťom a dospievajúcim.
Beta-laktámy sú bežné aminopenicilíny, ako je amoxicilín a ampicilín. Terapeutický účinok sa pozoruje vo vzťahu k Escherichia coli, Proteus, enterococci. Avšak baktérie často vytvárajú rezistenciu voči liekom tejto skupiny a preto sa odporúča, aby boli predpísané na liečbu pyelonefritídy u tehotných žien. Pre všetkých ostatných pacientov používajte chránené penicilíny: Amoxiclav, Flemoklav Solyutab a Sultamicillin. Ak sa pyelonefritída vyskytuje v komplikovanej forme, potom sa používajú karboxypenicilíny: tikarcilín, karbenicilín, ako aj ureidopenicilíny: piperacilín, azlocilín.
Cefalosporíny, ktoré sa častejšie ako iné lieky používajú odborníci na odstránenie pyelonefritídy.Môžu to byť: cefazolin, cefuroxím, cefalexín, cefradín, cefixim, ceftibuten, ceftriaxón, cefotaxim, cefoperazón, cefepim.
Na liečbu ťažkej nosokomiálnej pyelonefritídy, ako aj pri závažných komplikáciách choroby sú predpísané aminoglykozidy: Netilmicín, Gentamicín, Tobramycin, Amikacín.
Okrem antibiotík lekári používajú iné antimikrobiálne lieky, ktoré sa aj naďalej užívajú aj po zrušení antibakteriálnych liekov. Jedná sa o nitrofurány: furazidín, nitrofurantoín, kombinované antimikrobiálne látky: Co-trixomazol, 8-hydroxychinolíny: nitroxolín. Ovplyvňujú činnosť mikróbov, účinky na kyslosť moču.
Chirurgická liečba akútnej pyelonefritídy
Ak je použitie antibakteriálnych látok a iných liekov neúčinné a tiež nie je možné obnoviť priechodnosť horného močového traktu inštaláciou katétra, je potrebná chirurgická intervencia. Ukazuje sa, keď sa stav pacienta zhorší. Najčastejšie sú purulentné formy ochorenia prevádzkované na: ateménoch a karbunkách obličiek.
Charakter operácie je často otvorený až do okamihu jeho ukončenia, problém sa rieši pri vizualizácii rozsahu postihnutia obličiek v patologickom procese. Jeho hlavným cieľom je zabrániť ďalšiemu rozvoju zápalového priebehu ochorenia obličiek, zabrániť prechodu choroby na zdravý orgán, obnoviť normálny tok moču.
Diéta pre akútnu pyelonefritídu

Diéta pre akútnu pyelonefritídu zahŕňa dodržiavanie prísnych pravidiel. Vďaka nej sa podarí zastaviť bolestivý syndróm, napraviť kyslosť moču. Pitie by malo byť hojné a v čase vrcholu ochorenia by mali byť aspoň 2 litre.
Keď sa akútne príznaky zhoršujú, mali by ste pokračovať v strave rastlinného mlieka. Soľ v strave pacienta je obmedzená. Môže spotrebovať maximálne 6 g denne. a s komplikovanými formami choroby, je úplne vylúčený z stravy.
Uistite sa, že na stole pacienta by mala byť zelenina a ovocie s diuretickým účinkom: cukety, melóny, vodné melóny, uhorky.
Pod pádom absolútneho zákazu: bujóny - mäso a ryby, strukoviny, údené mäso, uhorky, nakladané jedlá, huby, konzervované potraviny, nápoje s plynom, alkohol, korenie a koreniny (viac: aké produkty sú povolené a zakázané s pyelonefritídou).
V štádiu ozdravenia sa mäsové výrobky a ryby postupne vrátia do menu pacienta. Prvé jedlá by mali byť vegetariánske. Jedlo by malo byť zlomkové a metódy spracovania potravín by mali byť jemné.
vzdelanie: Diplom v odbore "Andrológia" získal po absolvovaní rezidencie na Katedre endoskopickej urológie ruskej lekárskej akadémie postgraduálneho vzdelávania v urologickom centre Centrálnej klinickej nemocnice č. 1 ruských železníc (2007). Tu bola postgraduálna štúdia ukončená do roku 2010.

 výskyt tupých bolestí bolesti v bedrovej oblasti,
výskyt tupých bolestí bolesti v bedrovej oblasti,