Všetky ostatné indikácie pre transfúziu, keď krvná transfúzia zohráva iba podpornú úlohu, okrem iných terapeutických opatrení, sú relatívne.
zápalové ochorenia s ťažkou intoxikáciou, pokračujúce krvácanie, poruchy koagulácie,
zníženie imunitného stavu tela,
dlhodobé chronické zápalové procesy so zníženou regeneráciou a reaktivitou,
otravy niektorými jedmi.
Približná hladina anémie, pri ktorej sa transfúzia krvi stáva zvolenou metódou, uvažuje o znížení hemoglobínu pod 80 g / l.
Kontraindikácie pre transfúziu krvi
Krvná transfúzia je spojená so zavedením významného množstva produktov rozpadu proteínov do tela, čo vedie k zvýšeniu funkčného zaťaženia orgánov na detoxikáciu a vylučovanie. Zavedenie ďalšieho objemu tekutiny do krvného obehu výrazne zvyšuje zaťaženie kardiovaskulárneho systému. Krvná transfúzia vedie tiež k aktivácii všetkých typov metabolizmu v tele, čo umožňuje exacerbáciu a stimuláciu patologických procesov (chronické zápalové ochorenia, nádory atď.).
Absolútna kontraindikácia k transfúzii krvi je akútne kardiovaskulárne a kardiopulmonálne zlyhanie spojené s pľúcnym edémom, infarktom myokardu.
Avšak za prítomnosti masívnej straty krvi a traumatického šoku neexistujú absolútne kontraindikácie pre transfúziu a transfúzia krvi.
Relatívne kontraindikácie sú:
čerstvá trombóza a embólia,
závažné poruchy mozgovej cirkulácie,
myokarditída a myokardioskleróza s poruchou obehu - stupeň IIb-III,
stupeň III hypertenzia,
závažné funkčné poruchy pečene a obličiek,
ochorenia spojené s alergiou tela (bronchiálna astma, polyvalentná alergia),
akútna a roztrúsená tuberkulóza,
reumatizmus, najmä s reumatickou purpurou.
Pri prítomnosti týchto ochorení by krvná transfúzia mala byť veľmi opatrná.
Erysipel. Etiológia, patogenéza, klinika, liečba.
Erysipelas (erysipelas) - erysipelas - akútna infekčná choroba charakterizovaná seróznym alebo seróznym hemoragickým zápalom kože alebo slizníc, horúčkou a intoxikáciou.
Etiológia a patogenéza
Kauzálnym činidlom erysipela je ß-hemolytická streptokoková skupina A. Nedávno boli tiež hlásené o možnosti vzniku ochorenia pod vplyvom iných mikroorganizmov. Avšak nízka miera výsevu týchto mikroorganizmov z patologického zamerania vyvoláva určité pochybnosti o ich etiologickom význame. Avšak vysoká terapeutická účinnosť penicilínov a niektorých ďalších antibiotík v tvári, ako aj iné okolnosti naznačujú zapojenie streptokokov do etiológie ochorenia.
Spravidla je poškodená koža vystavená streptokokovej infekcii. V niektorých prípadoch sa choroba vyskytuje bez narušenia integrity krytu. Vo všetkých prípadoch je predpokladom výskytu choroby prítomnosť predispozície k nemu. Predpokladá sa, že je založená na senzibilizácii určitých oblastí kože proti streptokokovým antigénom. Patogénny účinok streptokokov v tvári sa prejavuje lokálnymi a všeobecnými zmenami v tele.Lokálny proces je charakterizovaný seróznym alebo seróznym hemoragickým zápalom, sprevádzaný hyperemiami, opuchom a infiltráciou postihnutej kože a podkožného tkaniva. Pri závažnom ochorení môže byť patologický proces komplikovaný hnisavou infiltráciou spojivového tkaniva až po vznik abscesov (flegmónnu formu), ako aj nekrózu tkanivových častí (gangrenózna forma). V patologickom procese sa podieľajú aj lymfatické (lymfangitída), arteriálna (artritída) a venózna (flebitída) cievy. Ovplyvnené lymfatické cievy sa zdajú opuchnuté, rozšírené v dôsledku akumulácie serózneho alebo hemoragického výpotku. V priebehu lymfangitídy opuch podkožného tkaniva. Celkový účinok streptokokovej infekcie v erysipelách sa prejavuje horúčkou, intoxikáciou a toxickým poškodením vnútorných orgánov. Streptokoky šírené cez lymfatické a krvné cievy za určitých podmienok môžu spôsobiť sekundárne hnisavé komplikácie.
Erysipelas je málo nákazlivý a sanitárno-epidemiologická služba ju nezaregistruje ako infekčnú chorobu.
Poruchy lymfatického a venózneho odtoku, trofické poruchy majú určitý význam pri etiopatogenéze. V tomto ohľade sa najčastejšie vyskytuje erysipelatózny zápal na dolných končatinách (na nohách). Existuje dôkaz o individuálnej genetickej vnímavosti voči tejto chorobe.
Zápalové zmeny samotnej kože spôsobujú živú hyperémiu, čo sa odráža v samotnom názve ochorenia (ružovo-ružová, jasne červená).
Indikácie pre transfúziu krvi
Vzhľadom na skutočnosť, že krv je špeciálny typ ľudského spojivového tkaniva, transfúzia krvi sa považuje za manipuláciu, ekvivalent v prírode s transplantáciou darcovských orgánov chorému.
Absolútne čítania na transfúziu krvi, na tie ochorenia alebo podmienky, v ktorých odmietnutie tohto postupu významne zvyšuje riziko úmrtia, zatiaľ čo náhrada za inú rovnocennú metódu liečby nie je možná.
- Veľké straty krvi vznikajú v krátkom časovom období.
Charakterizuje veľké množstvo strate krvi znížením o viac ako 25% normálnych hladín hemoglobínu a červených krviniek na 1 milión na liter.
Ďalšie údaje, ktoré v tejto situácii naznačujú potrebu rýchlej transfúzie, sú indikátory hornej hranice krvného tlaku (menej ako 80 ml ortuti). So zvýšenou srdcovou frekvenciou (viac ako 90 úderov za minútu).
Výpočet objemu transfúzovanej krvi sa vykonáva na stupni straty krvi a môže byť až 3 litre alebo viac.
- Intraoperačný a posttraumatický šok.
- Dlhodobé postupné znižovanie indexov červenej krvi na pozadí opakovaného krvácania, kachexie (úbytok hmotnosti) rôzneho pôvodu, chronické zápalové ochorenia.
- Burn choroba
- Plánovaná operácia s odhadovaným veľkým objemom straty krvi.
- Nádorové ochorenia kostnej drene a komplexné ochorenia periférnej krvi postihujúce koagulačný mechanizmus.
Krvné skupiny - klasifikácia podľa systému ABO
Úspešná, bez vysokého rizika smrteľných komplikácií, bola transfúzia krvi zo strany zdravého človeka (darcu) potrebnému (príjemcovi) možná až na začiatku 20. storočia, kedy boli objavené krvné skupiny pomocou systému ABO.
Tento systém zahŕňa stanovenie prítomnosti aglutinogénov (antigénov) A a B obsiahnutých v červených krvinkách v krvi, ako aj aglutinínov (protilátok) a a b, ktoré sú prítomné v plazme (kvapalnej časti) ľudskej krvi.
Na základe toho je systém ABO rozdelený do štyroch skupín:
- I-ab (0)
- II-Ab (A)
- III-Ba (B)
- IV-AB (AB)

Rozdelenie krvi do týchto skupín umožnilo vyhnúť sa situácii, keď transfúzia viedla k stretnutiu antigénu A s protilátkou A alebo antigénom B s protilátkou b, ktorá v tele pacienta spôsobila zlepenie červených krviniek darcovskej krvi s následnou smrťou pre pacienta.
Moderná taktická transfúzna taktika vylučuje predtým existujúce možnosti s možnosťou transfúzie prípadnej jednozložkovej krvi a vyžaduje si jej prísnu identitu od darcu a príjemcu prostredníctvom systému ABO.
Vysoké riziko komplikácií počas transfúzie zahŕňajú nasledujúcich pacientov:
- Mali nejaké patologické reakcie a komplikácie počas transfúzie krvi.
- Ženy s anamnézou potratov a mŕtvo narodených detí.
- Pacienti s prítomnosťou zhubných nádorov v extrémnych klinických štádiách.
Títo pacienti vyžadujú osobitnú pozornosť pri transfúzii krvi!
Transfúzia krvi je možná priamymi a nepriamymi metódami:
- Priamou metódou krv sa okamžite prenesie od darcu pacientovi.
- Nepriama metóda zahŕňa transfúziu skôr zbieranej krvi alebo jej zložiek v zbierke od darcu.
Krv sa môže vstrekovať do tela pacienta. intravenózne a intraarteriálne. V niektorých situáciách sa uchýlite k vnútrožilová infúzia (častejšie - v krídle ilium panvy).
Predchádzajúca transfúzia krvi je povinná opakovaná stanovenie krvného typu pacienta a darcu, po ktorej nasleduje reakcia na individuálnu kompatibilitu odoberaných krvných vzoriek. V prípade, keď sa po zmiešaní vyskytne agglukcia (strata krvných zrazenín), je potrebný ďalší darca.
Dokonca aj vtedy, keď predbežné testy nevyvolávajú pochybnosti o kompatibilite krvi, infúzia sa spočiatku uskutočňuje čiastočne pri 25-30 ml. Pri prerušení počas troch minút na posúdenie celkového stavu pacienta (biologická vzorka).
Okrem priamej a nepriamej transfúzie krvi existuje reverzná transfúzia krvi, V tomto prípade je pacient transfúzovaný so svojou vlastnou krvou, ktorá sa naleje do telesnej dutiny bez miešania s inými telesnými tekutinami. To je možné napríklad pri poranení v hrudníku s mimomaternicovým tehotenstvom.
Možné riziká pri transfúzii krvi - príčiny rizík transfúzie krvi
Pri transfúzii krvi možné komplikácie, a to ako v procese vykonávania manipulácie, tak aj po nej.
- Technické (porušenie podmienok uchovávania krvi, prehriatie pred zavedením, porušenie tesnosti transfúzneho systému atď.).
- Biologické (nesprávne posúdenie výsledku stanovenia krvnej skupiny a testy zlučiteľnosti s porušením ich technológie, alergia na konzervačné látky).
- Jednotlivé reakcie tela (posttransfúzna reakcia a šok, anafylaxia).
Okrem toho zostáva významné riziko infekcie u darcu s akútnymi a chronickými infekciami (vrátane hepatitídy a HIV).
Krvné transfúzie
Indikácie pre transfúziu krvi a jej zložky sú dva druhy: absolútne a relatívne. Každý z nich bude posudzovaný samostatne.
Absolútne indikácie transfúzie krvi a jej zložiek - situácie, keď je tento postup jediným spôsobom na liečbu patológie. Zahŕňajú tieto situácie:

Relatívne indikácie transfúzie krvi a jej zložiek - to sú situácie, v ktorých môžete urobiť bez tohto postupu, pretože je to pomocná metóda liečby. Patria medzi ne:
- Choroby s hnisavými formáciami a zápalom. V takejto situácii sa vykonáva transfúzia krvi na normalizáciu aktivity ľudského imunitného systému. Postup sa vykonáva niekoľko dní v rade. Súčasne infúzie krvi nepresahujú 100 ml s výnimočnými výnimkami.
- Chudokrvnosť.
- Burn choroba Ak sa takáto choroba vyskytne v šoku, potom je pacientovi predpísaná infúzia krvi 1 až 2 litre denne. V prípade, že počas tejto doby dôjde k intoxikácii tela, pacientovi sa predpísalo 2 litre infúzie plazmy denne. Na to sa používa čerstvá mrazená plazma. Ak dôjde k popáleniu v septickom štádiu, potom sa pacient predpisuje od 100 do 250 ml každých 4 dni. Spolu s tým môže lekár predpísať transfúziu plazmy.

Kontraindikácie pre transfúziu krvi
Infúzia krvi a jej zložiek vytvára dodatočné zaťaženie kardiovaskulárneho systému. Okrem toho môže tento postup viesť k exacerbácii chorôb v chronickej forme. Aby ste predišli tejto situácii, musíte poznať kontraindikácie krvnej transfúzie. Ako svedectvo majú dva typy - absolútne a relatívne.
Pri absolútnych kontraindikáciách je transfúzia krvi prísne zakázaná. Patria medzi ne nasledujúce patológie:
- kardiopulmonárna insuficiencia v akútnej forme, pri ktorej dochádza k pľúcnemu edému,
- infarktu myokardu.
Pri relatívnych kontraindikáciách je povolená transfúzia krvi a jej zložiek, ak dôjde k veľkej strate krvi alebo pacient je v stave traumatického šoku. Ak sa však takéto situácie nedodržia, postup sa nedá vykonať.
Nasledujúce patológie sú relatívne kontraindikácie: 
- porušenie cerebrálneho obehu v ťažkej forme,
- niektoré choroby srdca,
- tuberkulóza,
- niektoré choroby pečene a obličiek,
- reumatizmus,
- septická endokarditída,
- novú trombózu a embóliu.
Príprava pacienta na postup
Proces krvnej transfúzie vyžaduje prípravu. Najprv musíte poznať Rh faktor pacienta. Okrem toho by ste mali zistiť jeho krvný typ. Je to potrebné na výber vhodného darcu. V rovnakej fáze sa uskutočňuje štúdia celého organizmu s cieľom zistiť patológie a kontraindikácie.
Keď zostane dva dni pred postupom, pacient opäť zoberie krv, aby zistila, či má nejaké alergické reakcie.
Predtým, ako začnete samotný postup, pacient má prázdny mechúr a črevá. Za týmto účelom dal klyzetu. Pred transfúziou sa treba vyhýbať jedlu.
V tomto štádiu výber zloženia infúzie. Môže to byť samotná krv a jej zložky - leukocyty alebo krvné doštičky. Všetko závisí od toho, aký postup má. Len lekár môže určiť kompozíciu. Takže s anémiou, leukopéniou a zhoršením zrážanlivosti krvi, krvné zložky preukázali svoju účinnosť. Dokonca aj malé množstvo tejto kompozície pomôže vyriešiť problém.
Transfúzia krvi a jej zložiek pomáha zbaviť sa vážnych patológií a niekedy môže zachrániť život človeka. Aby sa však odstránili všetky nebezpečné dôsledky, postup by mal vykonať len odborník po dôkladnom vyšetrení pacienta.
Pravidlá pre transfúziu krvi
Mnoho ľudí nevie, čo je transfúzia krvi a ako sa tento postup deje. Zaobchádzanie s touto metódou začína svoju históriu ďaleko v staroveku. Medikanti stredoveku praktizovali takúto liečbu, ale nie vždy úspešne. Krvná transfúziológia začína svoju novodobú históriu v 20. storočí vďaka rýchlemu vývoju medicíny. Toto bolo uľahčené identifikáciou ľudského Rh faktora.
Vedci vyvinuli techniky zachovania plazmy, vytvorili krvné náhrady. Veľmi používané zložky krvi na transfúziu získali svoje uznanie v mnohých odvetviach medicíny. Jednou z oblastí transfúzie je transfúzia plazmy, jej princíp je založený na zavedení čerstvej zmrazenej plazmy do tela pacienta. Transfúzia krvi vyžaduje zodpovedný prístup. Aby sa predišlo nebezpečným následkom, existujú pravidlá pre transfúziu krvi:
1. Transfúzia krvi by sa mala uskutočňovať v aseptickom prostredí.
2. Pred postupom, bez ohľadu na predtým známe údaje, lekár musí osobne vykonať tieto štúdie:
- určenie členstva v skupine systémom AB0,
- stanovenie faktora Rh
- skontrolujte, či sú darca a príjemca kompatibilné.
3. Je zakázané používať materiál, ktorý nebol testovaný na AIDS, syfilis a sérovú hepatitídu.
4. Hmotnosť materiálu odobratého v čase by nemala prekročiť 500 ml. Lekár by mal zvážiť to. Môže sa skladovať pri teplote 4 - 9 stupňov po dobu 21 dní.
5. Novorodenca sa robí s prihliadnutím na individuálnu dávku.
Kompatibilita krvných skupín na transfúziu
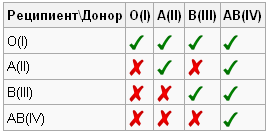
Základné pravidlá pre transfúziu zahŕňajú prísne transfúzie krvi v skupinách. Existujú špeciálne schémy a tabuľky kombinujúce darcov a príjemcov. Systém Rh (Rh) krvi je rozdelený na pozitívnu a negatívnu. Osoba s Rh + môže dostať Rh-, ale nie naopak, inak to povedie k lepeniu červených krviniek. Prítomnosť systému AB0 je znázornená v tabuľke:
Na tomto základe je možné určiť hlavné vzorce krvnej transfúzie. Osoba, ktorá má skupinu O (I), je univerzálny darca. Prítomnosť skupiny AB (IV) naznačuje, že majiteľ je univerzálnym príjemcom, môže dostať infúziu materiálu z akejkoľvek skupiny. Držitelia A (II) sa môžu transfúzovať s O (I) a A (II) a ľudia s B (III) môžu byť O (I) a B (III).
Technika krvnej transfúzie
Bežným spôsobom liečenia rôznych ochorení je nepriama transfúzia čerstvej zmrazenej krvi, plazmy, krvných doštičiek a červených krviniek. Je veľmi dôležité správne vykonať postup, striktne podľa schválených pokynov. Vykonajte takúto transfúziu pomocou špeciálnych systémov s filtrom, sú jednorazové. Všetka zodpovednosť za zdravie pacienta je zodpovednosťou ošetrujúceho lekára a nie ošetrovateľského personálu. Algoritmus krvnej transfúzie:
- Príprava pacienta na transfúziu krvi zahŕňa zistenie histórie.Lekár zistí, že pacient trpí chronickými chorobami a tehotenstvom (u žien). Vykonáva potrebné analýzy, určuje skupinu faktorov AB0 a Rh.
- Lekár vyberá donorský materiál. Makroskopická metóda ju vyhodnocuje ako vhodnú. Preveruje systém AB0 a Rh.
- Prípravné opatrenia. Počet testov kompatibility darcovského materiálu a nástrojových a biologických metód pre pacienta.
- Vykonávací transfúzie. Vrecko s materiálom pred transfúziou musí zostať pri izbovej teplote počas 30 minút. Postup sa uskutočňuje jednorázovým aseptickým kvapkadlom pri rýchlosti 35 až 65 kvapiek za minútu. Pri transfúzii musí byť pacient absolútne pokojný.
- Lekár vyplní protokol o transfúzii a dá pokyny zdravotným sestrám.
- Príjemca sa pozoruje počas celého dňa, obzvlášť úzko počas prvých 3 hodín.

Transfúzia krvi z žily do zadku
Autohemotransfúzna terapia je skrátená ako autohemoterapia, krvná transfúzia z žily do zadku. Ide o wellness procedúry. Hlavnou podmienkou je injekcia vlastného žilového materiálu, ktorá sa uskutočňuje v gluteovom svale. Po každom podaní injekcie sa musí zahriať. Kurz je 10-12 dní, počas ktorého sa objem vstreknutého krvného materiálu zvyšuje z 2 ml na 10 ml na injekciu. Autohemoterapia je dobrou metódou imunitnej a metabolickej korekcie vlastného tela.
Priama transfúzia krvi
Moderná medicína používa priamu transfúziu krvi (okamžite do žily od darcu po príjemcu) v zriedkavých prípadoch. Výhodou takejto metódy je to, že zdrojový materiál si zachováva všetky svoje vlastné vlastnosti a nevýhodou je zložitý hardvér. Transfúzia touto metódou môže spôsobiť vznik embolizácie žíl a tepien. Indikácie pre transfúziu krvi: porušenie systému koagulácie so zlyhaním iného typu liečby.
Transfúzia krvi - účinky
Účinky krvných transfúzií môžu byť pozitívne aj negatívne. Pozitívne: rýchle zotavenie tela po intoxikácii, zvýšený hemoglobín, liečba mnohých chorôb (anémia, otravy). Negatívne účinky sa môžu vyskytnúť v dôsledku porušenia metód krvnej transfúzie (embolický šok). Transfúzia môže spôsobiť prejav príznakov ochorenia u pacienta, ktoré sú vlastné darcovi.
Video: stanica na transfúziu krvi
A dnes vám poviem o technológii transfúzie krvi. Schéma bude približná, pravdepodobne sa niektoré veci môžu zmeniť za niekoľko rokov. Ale sotva v smere zjednodušenia.
- Imunita, antigény, protilátky a infekcia HIV - podrobné informácie o antigénoch a protilátkach.
- Fázy diagnostiky HIV infekcie (AIDS) - ako skontrolovať bezpečnosť darovanej krvi.
Aby sa znížilo riziko infekcie, tak už nie je transfúzia takmer žiadna krv a len jeho komponenty , V skutočnosti je potrebná erytrocytová (erytrocytová) hmotnosť, iné potrebujú čerstvú zmrazenú plazmu, tretia potrebuje albumín (hlavné krvné proteíny) atď. V plnej krvi existuje veľa bunkových a sérových antigénov, ktoré môžu počas transfúzie krvi spôsobiť vážne reakcie. Práve preto sme prešli na komponenty a krvné produkty. Transfúzia červených krviniek sa vykonáva podľa rovnakých pravidiel ako transfúzia celej krvi, a preto termínom krv budem naďalej presne znamenať hmotnosť erytrocytov .
Je vždy potrebné transfúziť krv?
Nie. Napríklad sanitka nikdy nepremočuje krv. Prečo? So stratou krvi človek zomrie nie z nedostatku červených krviniek, ale predovšetkým kvôli spustošeniu krvného obehu , Vo vedeckom zmysle, kvôli veľkému poklesu BCC (cirkulujúci objem krvi). Všetka krv sa skladá z 2 častí: obehový (asi 60%) a uložené (40% v slezine, pečeni, kostnej dreni, pľúcach atď.).Pri malej strate krvi (až do 20% všetkej krvi) sa krv jednoducho prerozdeľuje a krvný tlak sa neznižuje. Darcovia krvi darujú asi 400 až 500 ml krvi, čo je asi 10% všetkej krvi a je neškodné.
normálne, muž 130-170 g / l hemoglobínu , žena - 120 - 160 g / l. U pacientov s anémiou klesá hladina hemoglobínu na 60-70 g / l ale prispôsobili sa a žili, aj keď trpia nedostatkom dychu a nemôžu fungovať. Prvá pomoc pri strate krvi - vyplniť stratu krvi intravenóznou tekutinou , Za týmto účelom sa sanitka infúzie (niekedy v niekoľkých žilách súčasne) rôznych roztokov (fyziologický roztok, polyglucín, reopolyglucín) a až potom v nemocnici, ak je to potrebné, preneste hmotu erytrocytov. Ak má pacient hemoglobín vždy 160 g / l a teraz prudko klesol na 80-90 g / l, potom dostane erytrocytovú hmotu, pretože neupravené telo sa ťažko prispôsobí na nízke hladiny hemoglobínu.
Čo sa stane v prípade nekompatibilných krvných transfúzií
Pri nekompatibilných krvných transfúziách sa červené krvinky držia spolu. Tu je niekoľko obrázkov:
Lepenie (aglutinácia) erytrocytov .
Pri reakcii antigénu A a anti-A protilátky sa pozoruje lepenie erytrocytov.
Toto je definícia krvnej skupiny pre monoklonálne protilátky (anti-A, anti-B).
Schematické mapovanie hemaglutinácie .
Horizontálne - červených krviniek krvné skupiny (IV, I, III, II).
Vertikálne - sera krvné skupiny: II, III, I, IV.
Na križovatke - výsledky (lepenie alebo nie).
Typy krvných transfúzií
Existuje niekoľko metód krvnej transfúzie:
Použite niekoľko spôsobov podania:
- v žilách - najbežnejším spôsobom
- v aorte,
- do tepny
- do kostnej drene.
Najčastejšie vykonávaná nepriama metóda. Dnes sa celá krv používa extrémne zriedka, hlavne jej zložky: čerstvá zmrazená plazma, suspenzia erytrocytov, erytrocytov a hmotnosti leukocytov a koncentrát krvných doštičiek. V tomto prípade sa na zavedenie biomateriálu používa jednorazový krvný transfúzny systém, ku ktorému je pripojený kontajner alebo fľaštička transfúzneho média.
Zriedka sa používa priama transfúzia - priamo od darcu po pacienta. Tento typ krvnej transfúzie má niekoľko indikácií, medzi nimi:
- predĺžené krvácanie z hemofílie, ktoré nie sú liečiteľné,
- nedostatok účinku pri nepriamej transfúzii v šoku na 3 stupne so stratou krvi 30-50% krvi,
- poruchy v hemostatickom systéme.
Tento postup sa vykonáva pomocou prístroja a striekačky. Darca sa vyšetruje na transfúznej stanici. Bezprostredne pred postupom určite skupinu a Rh oboch účastníkov. Jednotlivé testy kompatibility a biologické skúšky sa vykonávajú. Počas priamej transfúzie sa používa až 40 injekčných striekačiek (20 ml). Hemotransfúzia sa uskutočňuje podľa tejto schémy: sestra odoberie krv z žily od darcu a prechádza injekčnou striekačkou k lekárovi. Zatiaľ čo pacient vstupuje do materiálu, zdravotná sestra zoberie ďalšiu dávku a tak ďalej. Na zabránenie koagulácie sa do prvých troch striekačiek pridá citrát sodný.
V prípade otravy, akútneho zlyhania obličiek sa používajú výmenné transfúzie. V tomto prípade sa z lôžka pacienta čiastočne alebo úplne odstráni krv a súčasne sa spláca rovnaký objem.
Pri autohemotransfúziách sa pacientovi prenáša vlastný materiál, ktorý sa užíva počas operácie bezprostredne pred podaním alebo vopred. Výhodou tejto metódy je absencia komplikácií pri transfúzii krvi. Hlavnými indikáciami pre autotransfúziu sú neschopnosť vybrať darcu, vzácnu skupinu, riziko závažných komplikácií. Existujú aj kontraindikácie - posledné štádiá malígnych patológií, závažné ochorenia obličiek a pečene, zápalové procesy.
Kde získate materiál?
Príprava, separácia na zložky, konzervácia a príprava prípravkov sa vykonáva v špeciálnych oddeleniach a na transfúznych staniciach.Existuje niekoľko zdrojov krvi, vrátane:
- Darca. To je najdôležitejší zdroj biomateriálu. Môžu byť dobrovoľne zdravými ľuďmi. Darcovia podliehajú povinnému testovaniu, ktoré sa testuje na hepatitídu, syfilis, HIV.
- Duplikovať krv. Najčastejšie sa získava z placenty, konkrétne sa odoberá od matky ihneď po pôrode a ligácii pupočníkovej šnúry. Zberá sa v samostatných nádobách, v ktorých je konzervačná látka. Z neho sa pripravujú prípravky: trombín, proteín, fibrinogén atď. Jedna placenta môže poskytnúť asi 200 ml.
- Krv smrti. Vezmite si od zdravých ľudí, ktorí náhle zomreli pri nehode. Príčinou smrti môže byť zásah elektrickým prúdom, zatvorené zranenia, krvácanie do mozgu, infarkt a ďalšie. Krv sa odoberie najneskôr šesť hodín po smrti. Nezávisle odoberaná krv sa zhromažďuje v kontajneri, dodržiavajúcom všetky pravidlá aseptiky a používa sa na prípravu prípravkov. Môžete tak získať až 4 litre. Na staniciach, kde obrobok prechádza, sa kontroluje na skupinu, Rh a prítomnosť infekcií.
- Príjemca. Je to veľmi dôležitý zdroj. Pacient v predvečer operácie krvi, zachováva a prenesie krv. Použitie krvi, ktorá sa počas choroby alebo zranenia vyliala do brušnej alebo pleurálnej dutiny, je povolená. V tomto prípade nie je možné skontrolovať jeho kompatibilitu, zriedkavo sa vyskytujú rôzne reakcie a komplikácie, je menej nebezpečné preplniť.
Konzervovaná krv
Pri obstarávaní používajte špeciálne roztoky, ktoré obsahujú samotný konzervačný prostriedok (napríklad sacharóza, dextróza atď.), Stabilizátor (zvyčajne citrát sodný), ktorý zabraňuje a viaže vápnikové ióny, antibiotiká. Konzervačný roztok sa nachádza v krvi v pomere 1 až 4. V závislosti od typu konzervačných látok sa predlisok môže skladovať až 36 dní. Pri rôznych indikáciách používajte materiál s rôznou trvanlivosťou. Napríklad pri akútnej strate krvi sa používa médium s krátkou skladovateľnosťou (3-5 dní).

Transfúzne médiá sú v uzavretých nádobách.
Podstata metódy
Pretože transfúzia krvi je v podstate transplantáciou biomateriálu niekoho iného a je takmer nemožné vybrať úplne identickú krv, ktorá sa úplne zhoduje medzi všetkými antigénnymi systémami, v súčasnosti sa celá krv používa extrémne zriedkavo.
Aby sa zabránilo komplikáciám a odmietaniu, darcovská krv sa často delí na zložky (hmotnosť plazmy a erytrocytov). Biomateriál získaný od darcu sa posiela do karanténneho skladu vopred, kde sa podrobí spracovaniu pri nízkych teplotách.

Krv sa môže uchovávať v chladničke až na 20 dní, počas tohto obdobia sa užitočné vlastnosti nestrácajú, Je však dôležité mať na pamäti, že červené krvinky nevydržia zmrazenie, pretože vedie k narušeniu integrity ich membrány.
Hlavné úlohy krvi, ktoré vstúpili do tela pacienta, sú:
- hemostatická funkcia
- výmena,
- dizintoksikatsionnaya,
- výživný,
- stimulujúce.
Transfúzia krvi sa má vykonať veľmi opatrne, prísne dodržiavať transfúznu techniku a až po vykonaní analýzy kompatibility. Akékoľvek vyrážkové rozhodnutie môže viesť k závažným komplikáciám vrátane smrti pacienta.
Postup je pomerne často priradený. Absolútne indikácie pre transfúziu zahŕňajú:

- Strata veľkého množstva krvi, ktorá môže viesť k anémii a smrti. Ak pacient stratil viac ako 30% tejto tekutiny, hladina hemoglobínu klesá a klesne krvný tlak, musíte čo najrýchlejšie obnoviť stratený biomateriál.
- Chirurgia, sprevádzaná stratou mäkkých tkanív.
- Nespaviteľné krvácanie.
- Závažná anémia.
- Šok pacienta spôsobený zranením.
Relatívne indikácie postupu - situácie, v ktorých je transfúzia pomocnou metódou:
- Hemolytické poruchy.
- Prítomnosť chorôb týkajúcich sa hnisavých novotvarov a vnútorného zápalu.
- Intoxikácia tela chemikáliami.
- Vyhoďte mäkké tkanivá (najmä ťažké).
- Predoperačné obdobie.
- Porušenie vnútorných orgánov.
- DIC syndróm. Vyžaduje transfúziu plazmy.
- Dlhodobá liečba nepriamymi antikoagulanciami.
- Nedostatok určitých zložiek v ich vlastnej krvi.
Pri relatívnych indikáciách v 50% prípadov nie je predpísaná krvná transfúzia, ale zavedenie niektorých jej zložiek závisí od formy patológie.
Druhy transfúzie krvi
Lekári klasifikujú transfúzie podľa dvoch kritérií: metódu implementácie a spôsob podávania.
Tieto typy krvných transfúzií sa vyznačujú:

- Nepriame. Úvod pacientovi k určitým zložkám darcovskej krvi: plazmy, erytrocyty alebo leukocytárna hmotnosť.
- Direct. Biomateriál pochádza priamo od darcu príjemcovi. Postup je vykonávaný pomocou striekačky a pomocou špeciálneho prístroja.
- Exchange. Najčastejšie sa predpisuje na zlyhanie obličiek, krvný transfúzny šok. Určité množstvo biomateriálu sa odoberie od pacienta a nahradí ho darca v rovnakom objeme.
- Autohemotransfusion. Transfúzia vlastnej krvi pacienta, ktorej plot sa uskutočnil niekoľko hodín pred operáciou.
Podľa spôsobu podania sa rozlišujú nasledujúce metódy transfúzie:
- do žily (najbežnejšia technika),
- v aorte,
- v kostnej dreni,
- do tepny.
Vykonávanie testov
Pred injekciou darovanej krvi alebo biomateriálu odobratého z obalu je lekár povinný vykonať kontrolné testy. Dodržiavanie tohto pravidla je povinné.

- Test na Rh faktor. Ak po zmiešaní darcu a biomateriálu príjemcu došlo k aglutinačnej reakcii, transfúzia sa nemôže uskutočniť.
- Test na individuálnu kompatibilitu. Žilová krv pacienta sa zmieša s citrátom sodným, po chvíli sa pridá biologický materiál darcu. V prípade aglutinácie sa postup nemôže vykonať.
- Biologická vzorka. Na začiatku transfúzie je zavedenie kvapaliny čiastočné. Ak pacient nepociťuje nepríjemné pocity a nepríjemné pocity, postup môže pokračovať. Ak máte bolesť v bedrovej oblasti a zimnica, musíte okamžite zastaviť udalosť.
Transfúzia u dospelých
Algoritmus akcií počas procedúry je vždy rovnaký. Po potvrdení kompatibility môžete prejsť k samotnému procesu.

Pred operáciou je nutné nádobu odstrániť pomocou biomateriálu darcu a nechať ho stáť pri izbovej teplote počas 40 minút (ak existujú určité indikácie, kontajner musí byť ohrievaný na 37 stupňov).
Na zavedenie biomateriálu sa vždy použil jednorazový systém na transfúziu, vybavený špeciálnym filtrom. Rýchlosť zavedenia donorového biomateriálu je 40-60 kvapiek za sekundu.
Počas tohto procesu musí lekár sledovať stav pacienta a okamžite prerušiť postup v prípade nepohodlia alebo zhoršenia stavu. Krv zo zásobníka nemôže byť úplne transfúziou, malá časť biomateriálu musí zostať v klinike a uchovávať 2 dni (aby sa v prípade potreby mohli vykonať potrebné testy).
Transfúzia u detí
Ako prebudenia krvi dieťa? Postup transfúzie sa vykonáva rovnakým spôsobom. Operácia sa vykonáva iba vtedy, ak existuje priamy dôkaz, pretože detský organizmus je zraniteľnejší a môže začať odmietať biologický materiál cudzinca.
Charakteristickým rysom je, že pri transfúzii krvi deťom sa biomateriál príbuzných nepoužíva, pretože v týchto prípadoch sa zvyšuje pravdepodobnosť infekcie.
Možné komplikácie
Pri transfúzii krvi sa vyskytuje celý rad negatívnych dôsledkov.Vo väčšine prípadov sú spôsobené nekompatibilitou krvných zložiek a chýb medicínskeho personálu (nedostatočné skladovanie, porušenie pravidiel počas operácie).
Najčastejšie komplikácie sú:
- horúčka a zimnica,
- cyanóza,
- respiračné zlyhanie a dusenie,
- ostrý skok v krvnom tlaku
- tachykardiu a arytmiu,
- pľúcny infarkt
- výskytu akútneho zlyhania obličiek.
Aby sa predišlo takým komplikáciám, počas transfúzie by mal byť pacient monitorovaný poskytovateľom zdravotnej starostlivosti, ktorý zaznamenáva všetky zmeny v jeho stave. Je žiaduce, aby samotný postup vykonával kvalifikovaný lekár so skúsenosťami.
Pred uskutočnením transfúzie je potrebné nielen vykonať viacero testov zlučiteľnosti a určiť indikácie, ale aj zvážiť všetky výhody a nevýhody postupu. Je dôležité pochopiť, že transfúzia krvi môže nielen obnoviť zdravie pacienta, ale aj zhoršiť situáciu až do smrti.
História transfúzie krvi
Transfúzia krvi (transfúzia krvi) je lekárska technológia spočívajúca v podávaní krvi do žily človeka alebo jeho jednotlivých zložiek odobratých od darcu alebo od pacienta, ako aj krvi, ktorá prenikla do telesnej dutiny v dôsledku zranenia alebo chirurgického zákroku.
V dávnych časoch si ľudia všimli, že keď dôjde k strate veľkého množstva krvi, človek zomrie. To vytvorilo myšlienku krvi ako nositeľa života. V takýchto situáciách bol pacientovi podaný pitie čerstvej krvi zvieraťa alebo osoby. Prvé pokusy o transfúziu krvi zo zvierat na ľudí sa začali praktizovať v 17. storočí, ale všetky sa skončili zhoršením a smrťou. V roku 1848 bola v ruskej ríši publikovaná správa o transfúzii krvi. Avšak všade sa krvné transfúzie praktizovali až v prvej polovici 20. storočia, keď vedci zistili, že krv ľudí sa v skupinách líši. Boli objavené pravidlá ich kompatibility, vyvinuli sa látky, ktoré inhibujú hemokoaguláciu (zrážanie krvi) a umožňujú dlhodobé skladovanie. V roku 1926, v Moskve, pod vedením Alexandra Bogdanova, prvý zo svetového inštitútu pre transfúziu krvi (dnes Hematologické výskumné centrum Roszdrav), bola zorganizovaná špeciálna krvná služba.
V roku 1932 Antonín Filatov a Nikolaj Kartashevsky po prvýkrát preukázali možnosť transfúzie nielen celej krvi, ale aj jej zložiek, najmä plazmy, boli vyvinuté metódy konzervácie plazmy lyofilizáciou. Neskôr vytvorili aj prvé krvné náhrady.
Dlhá krv sa považovala za univerzálny a bezpečný prostriedok transfúznej terapie. V dôsledku toho sa stanovilo, že transfúzia krvi je jednoduchý postup a má širokú škálu aplikácií. Rozsiahla transfúzia krvi však viedla k vzniku veľkého počtu patológií, ktorých príčiny boli zistené s vývojom imunológie.
Väčšina významných náboženských vyznaní nehovorila proti krvavým transfúziám, ale náboženská organizácia Svedkovia Jehovovi kategoricky popiera prípustnosť tohto postupu, keďže prívrženci tejto organizácie považujú krv za nádobu duše, ktorú nemožno previesť na inú osobu.
Dnes je krvná transfúzia považovaná za mimoriadne dôležitý postup transplantácie tkaniva organizmu so všetkými následnými problémami - pravdepodobnosťou odmietnutia buniek a zložiek krvnej plazmy a vývojom špecifických patológií vrátane reakcie tkanivovej inkompatibility. Hlavné príčiny komplikácií vyplývajúcich z transfúzie krvi sú funkčne nedostatočné zložky krvi, ako aj imunoglobulíny a imunogény. Pri infúze vlastnej krvi človeka takéto komplikácie nedochádza.
Aby sa znížilo riziko takýchto komplikácií, ako aj pravdepodobnosť nakazenia vírusových a iných ochorení, verí v modernej medicíne, že nie je potrebná infúzia plnej krvi.Namiesto toho je príjemca transfúziou špecificky chýba krvné zložky v závislosti od ochorenia. Musí sa tiež prijať zásada, že príjemca má dostať krv z minimálneho počtu darcov (ideálne z jedného). Moderné lekárske oddeľovače umožňujú získať z krvi jedného darcu rôzne frakcie, ktoré umožňujú vykonávať vysoko cielenú liečbu.
Typy krvných transfúzií
V klinickej praxi sa najčastejšie vyžaduje infúzia suspenzie erytrocytov, čerstvej zmrazenej plazmy, koncentrácie leukocytov alebo počtu krvných doštičiek. Pre anémiu je potrebná transfúzia suspenzie erytrocytov. Môže sa použiť v kombinácii s náhradami plazmy a prípravkami. Infúzia komplikácií červených krviniek je extrémne zriedkavá.
Transfúzia plazmy je potrebná v prípade kritického poklesu objemu krvi v prípade vážnej straty krvi (najmä počas pôrodu), závažných popálenin, sepsy, hemofílie atď. Na zachovanie štruktúry a funkcií plazmatických proteínov sa plazma získaná po oddelení krvi zmrazí na teplotu -45 stupňov. Účinok korekcie objemu krvi po infúzii plazmy je však krátky. V tomto prípade sú albumín a náhrady plazmy efektívnejšie.
Infúzia krvných doštičiek je potrebná na stratu krvi v dôsledku trombocytopénie. Hmotnosť leukocytov je v dopyte po problémoch so syntézou vlastných leukocytov. Krv alebo jeho frakcie sa spravidla dostávajú do žily cez žilu. V niektorých prípadoch sa môže vyžadovať zavedenie krvi cez tepnu, aortu alebo kosť.
Metóda infúzie celej krvi bez zmrazenia sa nazýva priama. Keďže to neposkytuje filtráciu krvi, pravdepodobnosť vzniku malých krvných zrazenín v krvnom transfúznom systéme stúpa do krvného obehu pacienta. To môže spôsobiť akútne upchatie malých pľúcnych tepien s krvnými zrazeninami. Výmenná hemotransfúzia je čiastočné alebo úplné odstránenie krvi z krvného obehu pacienta a súčasne ho nahradí vhodným objemom krvi darcu - prakticky sa odstraňuje toxické látky (s intoxikáciou vrátane endogénnych) posttransfúzny šok, akútna toxikóza, akútna renálna dysfunkcia). Terapeutická plazmaferéza je jednou z najbežnejšie používaných metód krvnej transfúzie. Súčasne s odstránením plazmy sa hmotnosť erytrocytov, čerstvá zmrazená plazma a potrebné náhrady plazmy prenesú do príslušného objemu. Pomocou plazmaferézy sa z tela odstránia toxíny, zavedú sa chýbajúce krvné zložky a vyčistia sa pečeň, obličky a slezina.
Transfúzia krvi
V súčasnosti sa tekutiny na výmenu krvi používajú častejšie ako darovaná krv a jej zložky. Riziko infekcie človekom vírusom imunitnej nedostatočnosti, treponémom, vírusovou hepatitídou a inými mikroorganizmami prenášanými transfúziou celej krvi alebo jej zložiek, ako aj hrozbou komplikácií, ktoré sa často rozvinú po transfúzii krvi, spôsobujú transfúziu krvi pomerne nebezpečným postupom. Navyše ekonomicky je použitie krvných náhrad alebo plazmových náhradných látok vo väčšine situácií výhodnejšie ako transfúzia darcovskej krvi a jej derivátov.
Moderné riešenia na náhradu krvi vykonávajú nasledujúce úlohy :
- vyplniť nedostatok krvi,
- regulácia krvného tlaku, znížená v dôsledku straty krvi alebo šoku,
- čistenie telovýchn jedov počas intoxikácie,
- výživa tela s dusíkatými, mastnými a sacharidovými mikroživinami,
- výživa buniek tela kyslíkom.
Funkčné vlastnosti krvných náhradných kvapalín sú rozdelené do 6 typov. :
- hemodynamické (proti šoku) - na korekciu poškodenia krvného obehu cez cievy a kapiláry,
- detoxikácia - vyčistiť telo počas intoxikácie, popálenín, ionizačných lézií,
- krvné náhrady, ktoré vyživujú telo dôležitými mikroživinami,
- korektorov vodnej elektrolyty a acidobázickej rovnováhy,
- hemokorektory - doprava plynu,
- komplexné krvné roztoky so širokým spektrom účinku.
Krvné náhrady a náhradky plazmy by mali mať určité povinné vlastnosti. :
- viskozita a osmolarita krvných náhrad by mala byť rovnaká ako v krvi,
- musia úplne opustiť telo bez nepriaznivého ovplyvnenia orgánov a tkanív,
- roztoky nahradzujúce krv by nemali vyvolávať produkciu imunoglobulínov a spôsobovať alergické reakcie počas sekundárnych infúzií,
- krvné náhrady musia byť netoxické a majú trvanlivosť najmenej 24 mesiacov.
O výhodách darcovstva
Podľa štatistík Svetovej zdravotníckej organizácie každý tretí obyvateľ planéty potrebuje aspoň raz v živote transfúziu krvi. Dokonca aj osoba s dobrým zdravotným stavom a bezpečnou oblasťou činnosti nie je imúnna voči úrazom alebo chorobe, v ktorej bude potrebovať darcovskú krv.
Hemotransfúzia celej krvi alebo jej zložiek sa vykonáva osobám s kritickým zdravotným stavom. Spravidla sa predpisuje, keď telo nedokáže nezávisle vyplniť objem krvi stratených v dôsledku krvácania z poranení, chirurgických zákrokov, ťažkých pôrodov a ťažkých popálenin. Osoby trpiace leukémiou alebo malígnymi nádormi pravidelne potrebujú transfúziu krvi.
Donorská krv je vždy v dopyte, ale bohužiaľ v priebehu času počet darcov v Ruskej federácii neustále klesá a krv je vždy nedostatočná. V mnohých nemocniciach je dostupná krv len 30-50% požadovanej sumy. V takýchto situáciách musia lekári robiť hrozné rozhodnutie - ktorý z pacientov žiť dnes a kto nie. V prvom rade sú ohrození tí, ktorí potrebujú krv darcu počas celého života - tých, ktorí trpia hemofíliou.
Hemofília je dedičné ochorenie charakterizované incoagulability krvi. Toto ochorenie postihuje iba mužov, zatiaľ čo ženy pôsobia ako nosiče. Pri najmenšom zranení sa objavujú bolestivé hematómy, krvácanie sa rozvíja v obličkách, v zažívacom trakte a v kĺboch. Bez náležitej starostlivosti a adekvátnej liečby, vo veku 7-8 rokov, chlapec spravidla trpí krutosťou. Typicky sú dospelí s hemofíliou zakázaní. Mnohí z nich nemôžu chodiť bez bariet alebo invalidného vozíka. Veci, ktorým zdraví ľudia nedávajú dôležitosť, ako je vytiahnutie zuba alebo malý rez, sú extrémne nebezpečné pre pacientov s hemofíliou. Všetci ľudia trpiaci touto chorobou potrebujú pravidelnú transfúziu krvi. Zvyčajne sa transfúzujú s prípravkami vyrobenými z plazmy. Včasná transfúzia môže zachrániť kĺb alebo zabrániť iným vážnym poruchám. Títo ľudia dlhujú svoj život mnohým darcom, ktorí s nimi mali spoločnú krv. Zvyčajne nevedia svojich darcov, ale sú im vždy vďační.
Ak má dieťa leukémia alebo aplastickú anémiu, potrebuje nielen peniaze na lieky, ale aj dar krvi. Akékoľvek lieky, ktoré užíva, dieťa zomrie, ak nedôjde k transfúzii včas. Krvná transfúzia je jedným z nevyhnutných postupov krvných ochorení, bez ktorých pacient zomrie v priebehu 50-100 dní. Pri aplastickej anémii je hematopoetickým orgánom kostná dreň, ktorá zastavuje produkciu všetkých zložiek krvi. Jedná sa o červené krvinky, ktoré zásobujú bunky tela kyslíkom a živinami, krvné doštičky, ktoré zabraňujú krvácaniu a bielych krviniek, ktoré chránia telo pred mikroorganizmami - baktériami, vírusmi a hubami.Pri akútnom nedostatku týchto zložiek uhynie osoba z krvácania a infekcií, ktoré nepredstavujú hrozbu pre zdravých ľudí. Liečba tejto choroby spočíva v opatreniach, ktoré nútia kostnú dreň obnoviť produkciu krvných zložiek. Ale až do vyliečenia choroby, dieťa potrebuje nepretržité transfúzie krvi. Pri leukémii počas obdobia akútnej progresie ochorenia spôsobuje kostná dreň iba chybné krvné zložky. Po chemoterapii počas 15 až 25 dní nie je kostná dreň schopná syntetizovať krvné bunky a pacient potrebuje pravidelné transfúzie. Niektorí ľudia to potrebujú každých 5-7 dní, niektorí každý deň.
Výhody poskytované darcom
Nemôžete zachrániť životy ľuďom, riadený finančným ziskom. Krv je nevyhnutná na záchranu životov vážne chorých pacientov a medzi nimi aj veľa detí. Je strašné predstaviť si, čo sa môže stať, ak je transfúzia krv od infikovanej osoby alebo od narkomana. V Ruskej federácii sa krv nepovažuje za komoditu. Peniaze poskytnuté darcom na transfúznych staniciach sa považujú za náhradu za obed. V závislosti od množstva odobratej krvi dostanú darcovia od 190 do 450 rubľov.
Dávka, od ktorej bola odobratá krv v celkovom objeme rovnajúcom sa dvom alebo viacerým maximálnym dávkam, má nárok na určité výhody. :
- po dobu šiestich mesiacov, študenti vzdelávacích inštitúcií - zvýšenie štipendia o 25%,
- na 1 rok - dávka pre všetky choroby vo výške plného zárobku bez ohľadu na dĺžku služby,
- do 1 roka - bezplatné ošetrenie na verejných klinikách a nemocniciach,
- do 1 roka - pridelenie preferenčných poukážok do sanatórií a stredísk.
V deň odberu krvi, ako aj v deň lekárskeho vyšetrenia má darca nárok na vyplatený voľný deň.
Elena, 24 rokov, Moskva
Po dlhú dobu som trpel akné - potom sa vylialo malé akné, potom sa znervózňovalo, ktoré neklesalo niekoľko mesiacov.
Pravidelne konzultovala s dermatológom, ale neponúkala nič iné ako kyselina boritá a zinková masť. A z nich nemal zmysel.
Raz som sa dostala k inému dermatológovi - okamžite sa pýtala, či som urobil transfúziu krvi. Samozrejme, bola som prekvapená. Napísala odporúčanie a ubezpečila, že pomôže.
Tak som začal chodiť na transfúziu krvi z žily do zadku. Kurz pozostával z 10 procedúr. Krv sa odoberie z žily a potom sa okamžite vstrekuje do zadku. Pri každej zmene objemu krvi sa najprv zvýšil, potom klesol.
Vo všeobecnosti bol tento postup úplne neúčinný, výsledok bol nulový. Nakoniec som sa obrátil na kozhvenský dispenzár, kde ma zachránil pred akné - predpísali masť Differin a tinktúru špeciálneho predpisu, urobili v lekárni. Za 40 až 50 dní sú úhory úplne preč.
Je pravda, že sa neskôr opäť vrátili - po narodení bola celá tvár pokrytá vriacami. Šiel som k rovnakému dermatológovi - opäť mi zverila transfúziu z žily do zadku. Rozhodol som sa ísť - možno teraz bude výsledok. Nakoniec som ľutoval - tiež nevieme, ako urobiť injekcie správne! Všetky žily a zadky - pri hematómoch, strašidelné na sledovanie. Efekt už nečakal. Vo všeobecnosti som dospel k záveru, že taká terapia vôbec nepomáha akné, hoci mnohí tvrdia, že je účinná len. V dôsledku toho sa zbavila akné - pomocou kroviniek a pleťovej vody.
Neodporúčam takúto transfúziu, nepriniesla mi žiadny prospech. Aj keď poznám niekoľko ľudí, ktorí sa zbavili ešte hroznejších variť, len kvôli transfúzii. Stručne povedané, prípad je individuálny.
Irina, 38 rokov, Jaroslavl
Pred 15 rokmi mal môj manžel na tvári vrie a začal sa vyčerpať. Vyskúšali rôzne masti a lieky - žiadne výsledky. Dermatológ informoval o postupe transfúzie krvi z žily do zadku. Moja sestra je zdravotná sestra, a preto sme sa rozhodli túto prácu vykonať doma.Začnite 1 ml, po dni - 2 ml a tak ďalej až do 10, potom späť na jednu. Postup bol vykonávaný každé 2 dni - iba 19-krát. Nesnažil som sa robiť sám, ale môj manžel povedal, že to bolo dosť bolestivé. Hoci to môže byť psychologické, nemá rád injekcie vôbec, oveľa menej transfúzií. V 5. procedúre prerušili nové variácie. A tie, ktoré už boli, začali rýchlo zmiznúť. Na konci kurzu sa všetky rany vyliečili. Zároveň bola posilnená imunita jej manžela.
Moja mladšia sestra sa tiež zbavila akné týmto spôsobom - pomohlo to.
Krvné zložky
Dnes sa celá krv prakticky nevyužíva kvôli možným reakciám a komplikáciám, ktoré sú spojené s početnými antigénnymi faktormi, ktoré sú v nej. Transfúzia zložiek poskytuje väčší terapeutický účinok, pretože konajú účelne. Hmota erytrocytov sa transfúzuje krvácaním s anémiou. Krvné doštičky - s trombocytopéniou. Leukocyty - s imunodeficienciou, leukopénia. Plazma, proteín, albumín - so zníženou hemostázou, hypodisproteinémia. Dôležitou výhodou transfúzie zložiek je účinnejšia liečba pri nižších nákladoch. Keď krvné transfúzie používajú nasledujúce krvné zložky:
- suspenzia erytrocytov - konzervačný roztok s hmotnosťou erytrocytov (1: 1),
- hmotnosť erytrocytov - 65% plazmy sa odstráni centrifugáciou alebo usadzovaním celej krvi,
- erytrocyty zmrazené, získané centrifugáciou a praním krvi roztokmi s cieľom odstrániť z nich plazmatické proteíny, leukocyty, krvné doštičky,
- hmotnosť leukocytov získaná centrifugáciou a usadzovaním (je médium pozostávajúce z bielych buniek vo vysokej koncentrácii s prímesou krvných doštičiek, erytrocytov a plazmy),
- hmotnosť trombocytov získaná jemným odstreďovaním z konzervovanej krvi, ktorá bola uskladnená nie dlhšie ako deň, použite čerstvo pripravenú hmotu,
- kvapalná plazma - obsahuje bioaktívne zložky a proteíny získané centrifugáciou a usadzovaním, používané do 2-3 hodín po príprave,
- suchá plazma - získaná vákuom zo zmrazeného,
- albumín - získaný oddelením plazmy na frakcie, uvoľnený v roztokoch rôznych koncentrácií (5%, 10%, 20%),
- proteín - pozostáva zo 75% albumínu a 25% alfa a beta globulínov.
Pred vykonaním tohto postupu sa uistite, že vykonáte testy kompatibility krvi darcu a príjemcu
Ako stráviť?
Keď lekár na transfúziu krvi musí dodržiavať špecifický algoritmus, ktorý pozostáva z nasledujúcich bodov:
- Definícia indikácií, identifikácia kontraindikácií. Okrem toho lekár zistil od príjemcu, či vie, akú skupinu má a Rh faktor, či už v minulosti došlo k transfúziám krvi a či sa vyskytli nejaké komplikácie. Ženy dostávajú informácie o existujúcich tehotenstvách a ich komplikáciách (napríklad Rhesusov konflikt).
- Definícia skupiny a pacienta Rh.
- Vyberte akú krv je vhodná pre skupinu a Rhesus a určte jej vhodnosť, pre ktorú vykonajte makroskopické posúdenie. Vykonáva sa v nasledujúcich bodoch: správnosť, tesnosť balenia, skladovateľnosť, vonkajšia zhoda. Krv by mala mať tri vrstvy: hornú žltú (plazmu), stredne šedú (leukocyty), nižšiu červenú (erytrocyty). V plazme sa nesmú vyskytovať vločky, zrazeniny, filmy, mali by byť iba priehľadné a nie červené.
- Skontrolujte krvný systém darcu AB0 z fľaše.
- Vzorky sa nevyhnutne vykonávajú počas krvnej transfúzie pre individuálnu kompatibilitu v skupinách pri teplotách od 15 ° C do 25 ° C. Ako a prečo? K tomu je veľká kvapka séra pacienta a krvi malého darcu umiestnená na bielom povrchu a zmiešaná. Hodnotenie sa uskutoční za päť minút. Ak sa erytrocytová náplasť nevyskytla, znamená to, že je kompatibilná, ak došlo k aglutinácii, znamená to, že nie je možné transfúziu.
- Rh testy kompatibility. Tento postup je možné vykonať rôznymi spôsobmi.V praxi najčastejšie vzorky obsahujú 33% polyglucínu. Vykonajte odstreďovanie počas piatich minút v špeciálnej skúmavke bez ohrevu. Na dne skúmavky sa odoberú dve kvapky séra pacienta a kvapka darcovskej krvi a roztoku polyglucínu. Sklopte hadicu a otočte okolo osi tak, aby sa zmes rozložila na stenách v rovnomernej vrstve. Otáčanie trvá päť minút, potom sa pridá 3 ml fyziologického roztoku a zmes sa mieša, nie trepaním, ale naklonením nádoby do vodorovnej polohy. Ak dôjde k aglutinácii, transfúzia nie je možná.
- Vedenie biologických vzoriek. Na tento účel sa príjemcovi podáva 10-15 ml darcovskej krvi po kvapkách a jeho stav sa monitoruje tri minúty. Takže trikrát. Ak sa po takomto vyšetrení pacienta cíti dobre, začnite transfúziu. Vyvolanie príznakov u príjemcu, ako je dýchavičnosť, tachykardia, spláchnutie, horúčka, triaška, bolesť brucha a dolnej časti chrbta, naznačuje, že krv je nezlučiteľná. Okrem klasického biologického testu sa testuje na hemolýzu alebo test Baxtera. V tomto prípade sa pacientovi injekčne podá 30-45 ml darcovskej krvi, po niekoľkých minútach sa pacient vytvorí, ktorý sa potom centrifuguje a vyhodnotí sa jej farba. Normálna farba označuje kompatibilitu, červenú alebo ružovú - nemožnosť transfúzie.
- Transfúzia sa vykonáva metódou odkvapkávania. Pred podaním sa fľaša s darcovskou krvou musí uchovávať pri izbovej teplote počas 40 minút, v niektorých prípadoch sa zohreje na 37 ° C. Použije sa jednorazový transfúzny systém vybavený filtrom. Transfúzia sa uskutočňuje rýchlosťou 40-60 kvapiek / min. Pacienti sú neustále monitorovaní. Do nádoby nechajte 15 ml média a uchovávajte 2 dni v chladničke. To sa robí v prípade, že je potrebná analýza v súvislosti so vzniknutými komplikáciami.
- Vyplnenie histórie prípadov. Od lekára sa vyžaduje, aby zaznamenal skupinu a pacientovu a darcovskú rhesus, údaje z každej injekčnej liekovky: číslo, dátum prípravy, názov darcu a jeho skupiny a Rh faktor. Výsledok biologického testu je určite zapísaný a je zaznamenaná prítomnosť komplikácií. Na konci uveďte meno lekára a dátum transfúzie, vložte podpis.
- Pozorovanie príjemcu po transfúzii. Po transfúzii musí pacient dodržiavať odpočinok na posteľ počas dvoch hodín a musí byť pod dohľadom zdravotníckeho personálu 24 hodín. Zvláštna pozornosť sa venuje jeho pohode počas prvých troch hodín po ukončení procedúry. Jeho teplota, tlak a pulz sa merajú, posudzujú sa sťažnosti a všetky zmeny v zdravotnom stave, hodnotí sa močenie a farba moču. V deň nasledujúci po zákroku sa vykoná všeobecná analýza krvi a moču.
záver
Hemotransfúzia je veľmi dôležitý postup. Aby ste predišli komplikáciám, je potrebná starostlivá príprava. Existujú určité riziká napriek vedeckému a technickému pokroku. Lekár musí striktne dodržiavať pravidlá a schémy transfúzie a starostlivo sledovať stav príjemcu.
ťažká chirurgia s rozsiahlym poškodením tkaniva a krvácaním.
""


